Ли признаки внематочной беременности. Основные признаки и симптомы, как определить внематочную беременность на ранних сроках. Когда идти к врачу
На ранних сроках крайне сложно определить беременность вне матки, поскольку симптоматика ничем не отличительна от нормального течения беременности. Физиологические признаки начинают проявляться уже на шестой неделе, но в меру неправильного расположения яйцеклетки организм не имеет подтверждения беременности, поэтому тест могут давать отрицательные результаты. В таком случае женщина должна ориентироваться на самочувствие и не медлить с визитом к специалисту.
При несвоевременном оказании специализированной помощи внематочная беременность приводит к серьезным осложнениям в виде бесплодия. Отмечались случаи, когда вследствие кровотечения и перитонита были летальные исходы. Поэтому, чтобы обезопасить женское здоровье и жизнь в целом, необходимо ориентироваться на раннюю симптоматику и иметь представление о видах патологии.
| Первопричина | Краткая характеристика |
|---|---|
| Воспалительный процесс в репродуктивных органах, гнойные недуги | Вследствие патологического процесса в слизистой проводящих путей происходит структурное нарушение, что значительно ухудшает мышечную сокращаемость. Вследствие чего уже оплодотворенная яйцеклетка не может нормально продвинутся в маточную полость. Из-за этого яйцеклетка может закрепиться непосредственно в маточной трубе |
| Физиологические патологии фаллопиевых труб | Прирожденное анатомическое строение труб может значительно усложнить процесс нормальной беременности. Объясняется это изогнутой либо удлиненной формой труб, что затрудняет транспортировку оплодотворенной яйцеклетки |
| Последствия хирургических вмешательств | После операции в брюшной полости могут возникать спаечные процессы, образовавшиеся спайки также препятствуют прикреплению яйцеклетки в положенном месте |
| Последствия контрацептивов | Если на протяжении длительного периода времени женщина принимает оральные гормональные контрацептивы либо много лет пользуется защитой спирали, то не исключается внематочная беременность |
| Дополнительные факторы (переохлаждение, последствия инфекционных заболеваний, гормональное нарушение) | Все эти факторы негативно влияют на процесс естественного зачатия и последующего течения беременности |
Это важно! Если бережно относиться к женскому здоровью (своевременно отказываться от приема ОК, удалять спираль), регулярно проходить осмотры у гинеколога, то, при отсутствии врожденных патологий, у женщины исключаются вероятности беременности вне полости матки.
Одни из первых признаков патологической беременности
На всем пути, начиная с яичника и заканчивая местом назначения – маткой, яйцеклетка может найти место крепления. Неправильное прикрепление может произойти вследствие наличия спаечного процесса либо хронического воспаления, поэтому прикрепиться яйцеклетка может даже в брюшной полости.
Затем спустя три-четыре недели развития, эмбрион начинает давать о себе знать, возникает симптоматика, схожая с нормальным течением беременности:
- первый, предупреждающий о беременности признак, проявляется в виде задержки менструации;
- прохождение теста может подтвердить беременность (двумя четкими или одно едва проявившейся полоской) или показать отрицательный результат. Отсутствие реакции на тест может свидетельствовать о том, что в организме при внематочной беременности вырабатывается недостаточное количество определенного гормона, который проявляется на тесте;
- перемены эмоциональных состояний;
- общая температура повышается до 37 градусов, базальная – ничем не отличается от показателей при нормальной беременности;
- грудная железа при касании характеризуется повышенной чувствительностью;
- позывы к мочеиспусканию значительно участятся;
- появится характерный для состояния беременности токсикоз.
Обратите внимание! Все первичные признаки беременности вне полости матки ничем не отличаются от симптоматики, что появляется при нормальной беременности, поэтому при появлении подобных признаков, женщине необходимо отправиться на обследование и исключить вероятность внематочного зачатия. Ведь статистика показывает, что в большинстве случаев, выявление патологии происходит уже тогда, когда открывается кровотечение либо произошел разрыв органа, где была прикреплена яйцеклетка (яичник, маточная труба).
Виды внематочной беременности
Чтобы иметь более детальное понимание о внематочной беременности, следует рассмотреть все ее возможные виды, ведь от места прикрепления может зависеть возникнувшая симптоматика.
| Вид эктопии | Чем характеризуется |
|---|---|
| Трубная | В медицине определяют, как самый распространенный вид патологии. По каким-либо причинам, уже оплодотворенная яйцеклетка, направляясь к месту назначения не способна продвигаться по маточной трубе. Таким образом, происходит прикрепление по месту нахождения. Развитие яйцеклетки происходит чаще всего именно в ампульной части органа. На шестой недели активного роста, труба может лопнуть. Характерные симптомы: Значительное понижение артериального давления, не характерное для пациентки; |
| Яичниковая | Данная патология отмечается намного реже, поскольку связана только с пороками полости матки. Если женщина знает о проблемах со здоровьем, то при появлении первичной симптоматики необходимо отправляться на обследование. Таким образом, можно определить точное место крепления эмбриона и начать неотложное оперативное лечение, чтобы сохранить возможность нормального функционирования яичника в дальнейшем |
| Брюшная | Один из самых сложно диагностируемых видов. Прикрепляется яйцо возле области внутренних органов брюшины. При этом симптоматика аналогична, что при нормальном развитии эмбриона в маточной полости. Данная патология имеет повышенную опасность, поскольку кровотечение открывается в брюшную полость и имеет обширный характер. Однако медицине были известны случаи, когда именно данный вид беременности вне матки можно было сохранить и выносить полноценного ребенка. Но шансы на благополучную беременность слишком малы |
| Гетеротопическая | Характеризуется одновременным развитием двух и больше оплодотворенных яйцеклеток. Вот только один эмбрион развивается нормально в маточной полости, а второй в нетипичном месте. При этом показатели ХГЧ остаются в пределах нормы. С затруднением происходит диагностика внематочной беременности, поскольку ультразвуковое исследование способно показать только маточную беременность. Поэтому чаще всего отмечается неправильное диагностирование состояния женщины |
Осторожно! Симптоматика на ранних сроках при развитии эмбриона в неположенном месте будет полностью схожей на нормальное течение беременности. Только при отсутствии несвоевременной диагностики может произойти кровотечение, что чревато тяжкими осложнениями.
Какой симптоматикой характеризуются первые недели беременности?
На раннем сроке определить внематочную беременность поможет следующие признаки:
- Возникают скудные выделения после длительного периода задержки, что напоминают менструацию, но при этом характеризуются коричневым либо бурым цветом. Высока вероятность кровотечения, но видимых проявлений как таковых может не быть, если кровотечение открылось в брюшную полость (при брюшном прикреплении эмбриона).
- Ощущается сильный болевой синдром в области живота, при этом точная локализация боли будет зависеть от места прикрепления оплодотворенной яйцеклетки. Болезненность усиливается при передвижении либо попытках сменить положение тела.
Сигналы организма о внематочной беременности
Признаки во время обследования
Если при появлении вышеуказанных симптомов, женщина обратилась за квалифицированной помощью, то подтвердить внематочную беременность можно двумя путями:
- по показателям ХГЧ , то есть в крови содержится хорионический гонадотропин, который при беременности начинает вырабатываться организмом в больших количествах, таким образом, можно определять беременность уже на первых неделях после зачатия. Когда произошла нетипичная беременность, то выработка гормона замедлена и тест на беременность может быть отрицательным, однако лабораторные исследования могут определить;
- по уровню прогестерона – это специальный гормон, отвечающий за нормальное течение беременности. Поэтому, если симптомы указывают на беременность, но уровень прогестерона слишком низкий, то есть риск нетипичной беременности.
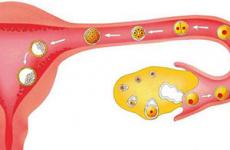
Внематочной называется беременность, характеризующаяся имплантацией и развитием плодного яйца вне матки – в брюшной полости, яичнике, маточной трубе. Внематочная беременность – серьезная и опасная патология, чреватая осложнениями и рецидивами (повторным возникновением), влекущая за собой утрату детородной функции и даже угрозу жизни женщины. Локализуясь помимо маточной полости, которая единственно физиологически приспособлена для полноценного развития плода, оплодотворенная яйцеклетка может привести к разрыву органа, в котором она развивается.

Общие сведения
Развитие нормальной беременности происходит в полости матки. После слияния в маточной трубе яйцеклетки со сперматозоидом, начавшая деление оплодотворенная яйцеклетка продвигается в матку, где физиологически предусмотрены необходимые условия для дальнейшего развития плода. Срок беременности определяется по местонахождению и величине матки. В норме при отсутствии беременности матка фиксируется в малом тазу, между мочевым пузырем и прямой кишкой, и имеет около 5 см в ширину и 8 см в длину. Беременность сроком 6 недель уже можно определить по некоторому увеличению матки. На 8 неделе беременности матка увеличивается до размеров женского кулака. К 16 неделе беременности матка определяется между лоном и пупком. При беременности сроком 24 недели матка определяется на уровне пупка, а к 28 неделе дно матки уже находится выше пупка.
На 36 неделе развития беременности дно матки достигает реберных дуг и мечевидного отростка. К 40 неделе беременности матка фиксируется между мечевидным отростком и пупком. Беременность сроком 32 недели вынашивания устанавливается как по дате последних месячных и дате первого движения плода, так и по величине матки и высоте ее стояния. Если оплодотворенная яйцеклетка по каким-либо причинам не попадает из маточной трубы в полость матки, развивается трубная внематочная беременность (в 95% случаев). В редких случаях отмечено развитие внематочной беременности в яичнике или в брюшной полости.
В последние годы отмечается увеличение в 5 раз числа случаев внематочной беременности (данные Центра по контролю заболеваемости США). У 7-22% женщин отмечено повторное возникновение внематочной беременности, которая в более половине случаев приводит к вторичному бесплодию. По сравнению со здоровыми женщинами пациентки, перенесшие внематочную беременность, имеют больший (в 7-13 раз) риск ее повторного развития. Чаще всего у женщин от 23 до 40 лет отмечается правосторонняя внематочная беременность. В 99% случаев развитие внематочной беременности отмечается в тех или иных отделах маточной трубы.

Общие сведения
Внематочная беременность – серьезная и опасная патология, чреватая осложнениями и рецидивами (повторным возникновением), влекущая за собой утрату детородной функции и даже угрозу жизни женщины. Локализуясь помимо маточной полости, которая единственно физиологически приспособлена для полноценного развития плода, оплодотворенная яйцеклетка может привести к разрыву органа, в котором она развивается. В практике встречается внематочная беременность различных локализаций.
Трубная беременность характеризуется расположением плодного яйца в маточной трубе. Отмечается в 97,7% случаев внематочной беременности. В 50% случаев плодное яйцо находится в ампулярном отделе, в 40% - в средней части трубы, в 2-3% случаев – в маточной части и в 5-10% случаев – в области фимбрий трубы. К редко наблюдаемым формам развития внематочной беременности можно отнести яичниковую, шеечную, брюшную, интралигаментарную формы, а также внематочную беременность, локализующуюся в рудиментарном роге матки.
Яичниковая беременность (отмечается в 0,2-1,3% случаев) подразделяется на интрафолликулярную (яйцеклетка оплодотворяется внутри овулированного фолликула) и овариальную (плодное яйцо фиксируется на поверхности яичника). Брюшная беременность (встречается в 0,1 – 1,4% случаев) развивается при выходе плодного яйца в брюшную полость, где оно прикрепляется к брюшине, сальнику, кишечнику, другим органам. Развитие брюшной беременности возможно в результате проведения ЭКО при бесплодии пациентки. Шеечная беременность (0,1-0,4% случаев) возникает при имплантации плодного яйца в область цилиндрического эпителия канала шейки матки. Заканчивается обильным кровотечением в результате разрушения тканей и сосудов, вызванного глубоким проникновением в мышечную оболочку шейки матки ворсин плодного яйца.
Внематочная беременность в добавочном роге матки (0,2-0,9% случаев) развивается при аномалиях строения матки . Несмотря на прикрепление плодного яйца внутриматочно, симптоматика течения беременности аналогична клиническим проявлениям разрыва матки . Интралигаментарная внематочная беременность (0,1% случаев) характеризуется развитием плодного яйца между листками широких связок матки, куда оно имплантируется при разрыве маточной трубы . Гетеротопическая (многоплодная) беременность отмечается крайне редко (1 случай на 100-620 беременностей) и возможна в результате использования ЭКО (метода вспомогательной репродукции). Характеризуется наличием одного плодного яйца в матке, а другого – за ее пределами.
Признаки внематочной беременности
Признаками возникновения и развития внематочной беременности могут служить следующие проявления:
- Нарушение менструального цикла (задержка месячных);
- Кровянистые, «мажущего» характера выделения из половых органов;
- Болевые ощущения внизу живота (тянущие боли в области прикрепления плодного яйца);
- Нагрубание молочных желез, тошнота, рвота, отсутствие аппетита.
Прервавшаяся трубная беременность сопровождается симптомами внутрибрюшного кровотечения, обусловленными излитием крови в брюшную полость. Характерна резкая боль внизу живота, отдающая в задний проход, ноги и поясницу; после возникновения боли отмечается кровотечение или коричневые кровянистые выделения из половых органов. Отмечается понижение артериального давления, слабость,частый пульс слабого наполнения, потеря сознания. На ранних стадиях диагностировать внематочную беременность крайне трудно; т.к. клиническая картина не типична, обращение за врачебной помощью следует лишь при развитии тех или иных осложнений.
Клиническая картина прервавшейся трубной беременности совпадает с симптомами апоплексии яичника. Больные с симптомами «острого живота» экстренно доставляются в лечебное учреждение. Необходимо незамедлительно определить наличие внематочной беременности, произвести хирургическую операцию и устранить кровотечение. Современные методы диагностики позволяют с помощью ультразвуковой аппаратуры и тестов на определение уровня прогестерона («гормона беременности») установить наличие внематочной беременности. Все врачебные усилия направляются на сохранение маточной трубы. Во избежание серьезных последствий внематочной беременности необходимо наблюдение у врача при возникновении первых подозрений на беременность.
Причины внематочной беременности
Диагностика внематочной беременности
На ранних стадиях внематочную беременность трудно диагностировать, поскольку клинические проявления патологии нетипичны. Также как и при маточной беременности наблюдаются задержка менструации, изменения со стороны пищеварительной системы (извращение вкуса, приступы тошноты, рвота и т. д.), размягчение матки и образование в яичнике желтого тела беременности. Прервавшуюся трубную беременность трудно отличить от аппендицита , апоплексии яичника или другой острой хирургической патологии брюшной полости и малого таза.
При возникновении прервавшейся трубной беременности, являющейся угрозой для жизни, требуется быстрое установление диагноза и незамедлительное хирургическое вмешательство. Полностью исключить либо подтвердить диагноз «внематочная беременность» можно с помощью ультразвукового исследования (определяется наличие плодного яйца в матке, присутствие жидкости в полости живота и образования в области придатков).
Информативным способом определения внематочной беременности является β-ХГ тест. С помощью теста определяется уровень хорионического гонадотропина (β-ХГ), вырабатываемого организмом при беременности. Нормы его содержания при маточной и внематочной беременности существенно отличаются, что и делает этот способ диагностики в высокой степени достоверным. Благодаря тому, что сегодня хирургическая гинекология широко применяет лапароскопию , как метод диагностики и лечения, стало возможным со 100% точностью установить диагноз внематочной беременности и устранить патологию.
Лечение внематочной беременности
Для лечения трубной формы внематочной беременности применяются следующие виды лапароскопических операций: тубэктомия (удаление маточной трубы) и туботомия (сохранение маточной трубы при удалении плодного яйца). Выбор метода зависит от ситуации и степени осложнения внематочной беременности. При сохранении маточной трубы принимается во внимание риск повторного возникновения в той же трубе внематочной беременности.
При выборе метода лечения внематочной беременности учитываются следующие факторы:
- Намерение пациентки в дальнейшем планировать беременность.
- Целесообразность сохранения маточной трубы (в зависимости от того, насколько выражены структурные изменения в стенке трубы).
- Повторная внематочная беременность в сохраненной трубе диктует необходимость ее удаления.
- Развитие внематочной беременности в интерстициальном отделе трубы.
- Развитие спаечного процесса в области малого таза и в связи с этим возрастающий риск повторной внематочной беременности.
При большой кровопотере единственным вариантом для спасения жизни пациентки остается полостная операция (лапаротомия) и удаление маточной трубы. При неизмененном состоянии оставшейся маточной трубы детородная функция не нарушается, и женщина может в будущем иметь беременность. Для установления объективной картины состояния оставшейся после лапаротомии маточной трубы рекомендуется проведение лапароскопии. Этот метод также позволяет разделить спайки в малом тазу , что служит снижению риска повторной внематочной беременности в оставшейся маточной трубе.
Предупреждение внематочной беременности
Чтобы предупредить возникновение внематочной беременности, необходимо:
- не допускать развития воспалений органов мочеполовой системы, а если воспаление возникло – вовремя его лечить
- перед планируемой беременностью пройти обследование на присутствие патогенных микробов (хламидий, уреаплазм, микоплазм и др.). В случае их обнаружения необходимо пройти соответствующее лечение вместе с мужем (постоянным половым партнером)
- предохраняться в течение половой жизни от нежелательной беременности, используя надежные контрацептивы, избегать абортов (основной фактор, провоцирующий внематочную беременность)
- в случае необходимости прерывания нежелательной беременности избирать малотравматичные методы (миниаборт) в оптимальные сроки (первые 8 недель беременности), проводить прерывание непременно в медицинском учреждении квалифицированным специалистом, с обезболиванием и дальнейшим медицинским наблюдением. Вакуумный аборт (миниаборт) сокращает время проведения операции, имеет мало противопоказаний и значительно меньшее количество нежелательных последствий
- в качестве альтернативы хирургического способа прерывания беременности можно избирать медикаментозное прерывание беременности (прием препарата Мифегин или Мифепристон)
- после перенесенной внематочной беременности проходить курс реабилитации для сохранения возможности иметь следующую беременность. Для сохранения детородной функции важно наблюдаться у гинеколога и гинеколога-эндокринолога и соблюдать их рекомендации. Через год после операции можно планировать новую беременность, при возникновении которой необходимо в ранние сроки стать на учет по ведению беременности . Прогноз при этом – благоприятный.
Внематочная беременность – осложненное течение беременности, при которой зигота прикрепляется вне матки, к примеру, в одной из маточных труб, яичнике, шейке матки или даже брюшной полости. Выносить плод в данном случае не получится. Кроме того, существует реальная угроза для жизни женщины. Чтобы вовремя диагностировать патологическое состояние, необходимо знать ранние симптомы внематочной беременности.
Причины возникновения внематочной беременности
Существует довольно большое количество причин, которые могут спровоцировать возникновение патологической беременности. Для наглядности они представлены в таблице.
| Причина | Краткая характеристика |
| Воспалительные и гнойные заболевания репродуктивных органов | Из-за патологических процессов, происходящих в слизистой репродуктивных органов, нарушается их структура, что негативно влияет на мышечную сокращаемость. Поэтому оплодотворенная яйцеклетка не в состоянии добраться до матки и закрепляется в маточной трубе |
| Анатомические нарушения в строении маточных труб | Врожденные патологии в анатомическом строении труб в значительной степени усложняют процесс продвижения зиготы |
| Осложнения после хирургического вмешательства | После оперативного вмешательства в брюшной полости могут образовывать спайки, которые также являются препятствием для прикрепления плода в положенном месте |
| Осложнения после длительного приема оральных контрацептивов | Риск внематочной беременности увеличивается прямо пропорционально времени, которое женщина принимает гормональные контрацептивы (сюда относится применение и защитной спирали). Если прием таблеток длился 2 года, то и риск образования внематочной беременности увеличивается в 2 раза. Это объясняется тем, что под воздействием синтетических гормонов исчезают реснитчатые клетки слизистой фаллопиевых труб |
| Дополнительные факторы - переохлаждение, инфекционные заболевания, нарушения в гормональной системе | Данные факторы негативно влияют на процесс зачатия и всей беременности |
Признаки патологии
Беременность с патологиями может протекать по-разному. Поэтому и признаки проявляются не сразу или вообще отсутствуют, вплоть до развития экстренной ситуации, когда происходит кровотечение, разрыв трубы и т. д. Поэтому ждать негативных симптомов не имеет смысла.

Первые симптомы схожи с внутриматочной беременностью:
- происходит задержка месячных;
- общая слабость организма и сонливость;
- набухание молочных желез;
- сразу начинается токсикоз, что проявляется тошнотой и рвотой.
Однако существуют и некоторые отличия:
- Мажущие выделения. При закреплении плодного яйца в матке также может появиться небольшое кровотечение, которое длится меньше суток. Если эмбрион прикрепится в другом месте, то выделения будут более длительными и интенсивными.
- Боль. При нормально развивающейся беременности боль внизу живота тянущего характера и развивается в связи с повышенным тонусом матки. При неправильно развивающейся беременности боль дает о себе знать в том месте, где произошло оплодотворение. Позже болевые ощущения распространяются по всему животу. Кроме того, происходит увеличение ее интенсивности - вначале боль почти незаметна, а спустя несколько дней резкая и схваткообразная.
- Общее недомогание. При нормально протекающей беременности происходит снижение трудоспособности и появляется сонливость, однако при внематочном развитии беременности это состояние будет более выраженным, сопровождаться головокружением и обмороками.
- Токсикоз. Также его проявления (тошнота и рвота) выражены гораздо сильнее.
Чем больше срок, тем сильнее и выраженней становятся симптомы. В критической ситуации происходит резкое снижение давления в сочетании с повышением температуры тела.
При разрыве маточной трубы образуется кровотечение, что сопровождается сильной болью, шоком и потерей сознания. В этом случае необходимо срочно обратиться за медицинской помощью.
Каждый тип внематочной беременности можно распознать с помощью характерных признаков:
- 1. При трубной беременности появляются боли с той стороны, с какой произошло оплодотворение. Если закрепление эмбриона произошло в самой трубе, то симптомы проявятся лишь на 8-й неделе, если в перешейке - то на 5-6-й неделе. Болевые ощущения становятся интенсивнее во время движений.
- 2. Яичниковая может довольно долго никак не проявлять себя. Это связано с тем, что яичник некоторое время в состоянии увеличиваться под размеры растущего эмбриона. В дальнейшем, когда орган уже не может дальше растягиваться, появится сильная боль, локализованная в районе яичника. Постепенно болевые ощущения распространяются на район поясницы и кишечника. Боль возникает при опорожнении кишечника. Приступ длится от нескольких минут или несколько часов в сочетании с головокружением и потерей сознания.
- 3. Шеечная и перешеечная беременность не вызывает болевых ощущений. Но присутствуют кровянистые выделения - от незначительных до обильных, которые несут угрозу для жизни. Увеличенная шейка матки нарушает процесс мочеиспускания.
- 4. Симптомы внематочной беременности, расположенной в брюшной полости, не всегда удается отличить от нормальной. Но по мере роста эмбриона происходит нарушения в ЖКТ – женщину тошнит, появляются запоры, рвота, резкая боль и вздутие.

Кровотечение при беременности на ранних сроках - в каких случаях нужно срочно вызывать врача?
На каком сроке и как определяется внематочная беременность
Чем раньше будет установлен факт патологической беременности, тем успешнее ее можно будет устранить. Обычно женщина приходит в поликлинику, чтобы встать на учет в период 8-12 недель после зачатия. Но для патологической беременности этот срок слишком большой, к этому времени уже произойдет разрыв труб или другие опасные осложнения.
Заподозрить внематочную беременность можно благодаря следующим методам.
Измерение базальной температуры. БТ при внематочной беременности может быть:
- Снижена, если плод перестает развиваться.
- Повышена при наличии воспалительного процесса.
- Нормальной. При развитии эмбриона (неважно где) БТ держится на уровне 37,2-37,3 градуса Цельсия. Поэтому данные показатели температуры не исключают внематочной беременности.
Аптечный тест на беременность обладает достаточно высокой чувствительностью. Его можно применять за 3-4 дня до предполагаемой задержки. Уровень гормона ХГЧ (хорионический гонадотропин человека) при любом типе беременности повышается. Но существуют признаки, благодаря которым можно заподозрить внематочную беременность:
- ХГЧ в этом случае повышается гораздо медленнее, поэтому и положительный результат теста будет виден гораздо позднее (примерно на 3-4 дня). Возможно, в первые дни задержки тест будет отрицательным.
- После задержки тестовая полоска будет не яркой. Это также связано с медленным повышением уровня ХГЧ.
При подозрении на неправильно развивающуюся беременность следует обратиться к специалисту. Он назначит ряд исследований.
Анализ крови на ХГЧ. Этот гормон в крови растет более активно, чем в моче. Подтвердить наличие беременности с помощью этого анализа уже возможно на 5-6-й день после зачатия. Чтобы выяснить, нормально ли развивается беременность, придется сдать этот анализ несколько раз и сравнить полученные результаты. В норме этот гормон должен возрастать в 2 раза каждые 2 дня. В других случаях ХГЧ увеличивается незначительно. Нормы ХГЧ указаны в таблице.
Анализ крови на прогестерон. Этот гормон вырабатывается желтым телом и поддерживает беременность. При внематочном прикреплении плода уровень прогестерона будет ниже. Нормальные показатели данного гормона указаны в таблице.
Эти показатели являются относительными. ХГЧ и прогестерон будут снижены также при неразвивающейся беременности и угрозе выкидыша.
Для уточнения диагноза специалист порекомендует пройти инструментальные обследования:
- 1. УЗИ, выполненное трансвагинальным способом. С помощью УЗИ плод обнаруживается при уровне ХГЧ выше 1500 МЕ/л (примерно 4-5-я неделя). Если специалист не может определить положение плодного яйца, то назначается повторное исследование через несколько дней. В некоторых случаях женщину госпитализируют для постоянного врачебного наблюдения. УЗИ - самый достоверный способ определить внематочную беременность. Гинеколог без УЗИ никогда не поставит данный диагноз. Но и это исследование примерно в 10% случаев может дать ложные результаты: в случае если плодное яйцо будет определяться как сгусток крови. Поэтому УЗИ выполняется одновременно с анализом на ХГЧ.
- 2. Лапароскопия. Данная процедура проводится только по направлению врача, когда анализы указывают на какие-либо нарушения, но подтвердить это на УЗИ не получается. Лапароскопия проводится под общим наркозом. Проколы делают с помощью специальных инструментов. В них вводится специальная трубка с камерой и светом. Благодаря этому врач осматривает органы. При обнаружении плодного яйца вне матки сразу происходит его удаление. Бывает, что во время операции удаляется и сама маточная труба. Это зависит от срока. Последний срок, когда удается избежать осложнений - 6-8 недель.
На осмотре врач заметит, что матка не увеличивается в размере, т. к. плодное яйцо находится за ее пределами, что также является признаком патологии. Поэтому при обнаружении любых неприятных симптомов следует незамедлительно обратиться к гинекологу.
Любая будущая мамочка боится услышать от врача диагноз «внематочная беременность». Следует разобраться, что это такое и чем может быть опасно. Внематочной беременностью называют патологию, в процессе развития которой яйцеклетка прикрепляется не к матке, где ей и положено, а в другом месте:
- в стенках маточных труб;
- в яичниках;
- в брюшине.
 Особенности протекания патологии
Особенности протекания патологии
При внематочной беременности эмбрион попадает именно в маточные трубы. Чаще всего это связано с нарушением нормального функционирования данного органа. В процессе прохождения эмбриона по направлению к матке, он задерживается и имплантируется в стенку маточной трубы. Если беременность разрывает трубу, то приходится в срочном порядке прибегать к оперативному хирургическому вмешательству.
Внематочная беременность по существу отличается от стандартной тем, что в такой ситуации мамочка не может выносить плод и родить ребенка. В любом случае потребуется помощь квалифицированных акушеров, которые будут определять сроки операции. Последствия внематочной беременности могут быть самыми негативными, особенно если болезнь не была диагностирована своевременно. Согласно статистике, около двух процентов всех случаев беременности оказываются внематочными.
Опасность патологии
Если оплодотворенная яйцеклетка развивается в слизистой оболочке маточной трубы, то диаметр последней со временем начнет увеличиваться. Это вполне естественный процесс при таких обстоятельствах. Придатки не рассчитаны на подобную нагрузку, поэтому уже через короткий период стенки труб растянутся настолько, что патология станет заметной для беременной женщины.
Если своевременно не вмешаться в данный процесс и не принять необходимые меры, растяжение может привести к разрыву оболочки. В результате этого в брюшную полость попадут такие нежелательные вещества, как кровь и слизь. Туда же выходит плодное яйцо. Проблема в том, что брюшная полость требует быть максимально стерильной, в противном случае сильно возрастает риск инфицирования. Такие случаи зачастую заканчиваются развитием перитонита и мучительной болью.
Внематочная беременность сопровождается массивным кровотечением, которое вызвано повреждением сосудов. Это состояние считается критическим, поскольку лечение беременной требует немедленной госпитализации. Подобная опасность существует не только для трубной, но и для других патологических протеканий беременности.
Сейчас специалисты выделяют несколько ключевых причин, которые могут послужить толчком к развитию внематочной беременности. Зачастую основанием для заболевания являются какие-либо проблемы с нормальным функционированием маточных труб. Это связано с:
- инфекционными недугами – хламидиозом, гонореей и т.д.;
- воспалительными заболеваниями – аднекситом;
- хирургическими вмешательствами – например, после проведения операции риск внематочной беременности увеличивается;
- процедурами по восстановлению нормальной проходимости труб;
- медицинским лечением бесплодия;
Случаются ситуации, когда даже специалисты не могут объяснить, почему беременность оказалась внематочной. Однако стоит учитывать, что если женщина однажды уже сталкивалась с такой проблемой, то она находится в группе повышенного риска.
В таком случае необходимо относиться к беременности крайне щепетильно: регулярно посещать УЗИ, в процессе которого подтвердится наличие плодного яйца в матке. Важно помнить, что на ранних сроках вынашивания плода яйцо отличается крайне маленькими размерами, поэтому в ходе одного осмотра его заметить довольно сложно.
Меры предосторожности
Для того чтобы предотвратить внематочную беременность, необходимо очень внимательно относиться к своему здоровью. В первую очередь это связано с гинекологическими заболеваниями, которые передаются половым путем. Обычно они сопровождаются выделениями из влагалища, но некоторые из них крайне коварны и не имеют ярко выраженных признаков.
Женщины привыкли идентифицировать проблему по болезненным ощущениям в животе, кровотечениям, проблемам с менструацией, но иногда заболевание, которое может привести ко внематочной беременности, протекает бессимптомно. Вот почему так важно дважды в год посещать гинеколога для профилактического осмотра.
Когда можно диагностировать патологию
В большинстве случаев заболевание становится очевидным уже после искусственного или естественного прерывания беременности, которое чаще всего имеет форму разрыва маточной трубы или трубного аборта. Вероятность этого существует на разных сроках, однако особенно опасным становится период с 4 до 6 недель вынашивания плода.
В следующий раз обнаружить патологию можно примерно на третьей-четвертой неделе. Тревожными сигналами должно стать наличие ХГЧ и отсутствие каких-либо признаков маточной беременности при ультразвуковом обследовании.
В ситуации, когда плод локализуется в зачаточном роге матки, определить патологию можно только на десятой-шестнадцатой неделе.
Обращение к специалисту
Своевременное вмешательство медицинских работников играет ключевую роль при внематочной беременности, однако для благополучного исхода женщина должна обратиться к врачу еще до того, как появятся осложнения. В настоящее время используется два метода лечения, которые широко практикуются в медицине: хирургическое и медикаментозное.
Еще не так давно врачи удаляли пораженный орган вместе с маткой, что полностью лишало женщину возможности в будущем стать матерью. Современные технологии позволяют проводить операции таким образом, что целостность строения оказывается на первом месте.
В медицинской практике существуют препараты, которые позволяют лечить внематочную беременность без хирургического вмешательства. Специалисты используют медикаменты, которые останавливает развитие плода. Иначе говоря, они используются в тех случаях, когда плодное яйцо продолжает расти.
 Клинические проявления внематочной беременности
Клинические проявления внематочной беременности
Специалисты не могут выделить явные симптомы, которые бы безапелляционно указывали на развитие трубной беременности. Диагностика затрудняется тем, что симптомы данной патологии часто присутствует и на ранних сроках стандартной беременности. Это связано с невозможностью увидеть плодное яйцо при прохождении ультразвукового исследования.
Для точного определения диагноза необходима лапароскопическая операция. Однако для ее проведения необходим набор признаков, указывающих на развитие внематочной беременности.
Лапароскопическая операция ввиду своих особенностей представляет собой не только диагностическую, но и лечебную процедуру, однако не стоит доводить до того момента, когда она станет необходимой. В случае резкого снижения артериального давления, болезненных ощущениях в животе, сильной слабости и потере сознания следует немедленно вызывать врача для госпитализации в больницу.
Тест на беременность и патология

Определить развитие патологии получается по обычному тесту на беременность, однако полностью доверять такому методу не следует. Он реагирует на особый гормон, который называется хорионический гонадотропин. В случае с патологией, его концентрация существенно ниже, чем при традиционной беременности.
Женщины, которые столкнулись с патологией, могут выявить тревожные сигналы по характеру менструации. Во время месячных из половых путей выделяется кровянистое вещество, которое, по большому, счету, даже не является менструацией. В некоторых случаях в выделениях содержатся фрагменты децидуальной оболочки, которая была отторгнута организмом.
Среди основных признаков следует отметить:
- скудную менструацию;
- сильную задержку месячных;
- болезненные тянущие боли в области живота (это следствие увеличения диаметра трубы);
- обильные кровянистые выделения;
- ранний токсикоз;
- увеличенную и болезненную грудь;
- боли, отдающие в прямую кишку и поясницу.
Специалисты убеждены, что при должном внимании определить внематочную беременность можно еще до задержки менструации. Этому способствует грамотный сбор анамнеза и своевременное обследование.
При первых подозрениях на патологию, определить которую можно по перечисленным выше признакам, следует немедленно обратиться к гинекологу. Врач должен провести обследования, в ходе которого выявляется степень размягчения шейки матки и ее синюшный цвет. Также крайне важно знать признаки внутреннего кровотечения, чтобы успеть своевременно вызвать врачей. К симптомам относятся:
Также крайне важно знать признаки внутреннего кровотечения, чтобы успеть своевременно вызвать врачей. К симптомам относятся:
Виды болей внизу живота и возможные патологии
| Возможный диагноз | Срок беременности | Характер боли | Другие симптомы | Степень опасности | |
|---|---|---|---|---|---|
| 5-7 недель | Внезапная резкая боль внизу живота | Головокружение, кровотечение | УЗИ на ранних сроках | ||
| Угроза прерывания беременности | Любой срок беременности | Ноющая нестихающая боль внизу живота, отдающая в поясницу | Кровянистые выделения | Повышенная, необходима быстрая медицинская помощь | |
| Преждевременная отслойка плаценты | Любой срок беременности | Сильная резкая боль внизу живота, кровотечение в матке | Любые симптомы, характерные значительной потере крови | Врачом скорой помощи или в больнице | Высокая, необходима экстренная медицинская помощь |
Реабилитация
После внематочной беременности врачи обращаются к комплексу мероприятий, которые позволяют привести организм в норму. В первую очередь необходимо позаботиться о предупреждении спаечного процесса и нормализации гормонального фона.
Видео — Первые признаки внематочной беременности на ранних сроках
Видео — Как диагностировать и лечить внематочную беременность
Внематочная беременность является второй по частоте причиной смертности женщин в положении. Думаю, это весомый аргумент не затягивать с постановкой на учёт при появлении признаков беременности. Выжидательная тактика тут грозит ещё и потерей способности забеременеть повторно. Узнать «врага в лицо» поможет наша статья.
Понятие и локализация внематочной беременности
Внематочная беременность - это беременность, при которой яйцеклетка была оплодотворена, но окончательно закрепилась не в матке, а в ином месте. Патологична она тем, что растущее плодное яйцо растягивает и разрывает место плодовместилища, а ворсинки хориона разрушают ткани и кровеносные сосуды места закрепления.
В зависимости от того где привилась или места локализации оплодотворённой яйцеклетки - зиготы, внематочной беременности дают своё название:
- трубная. Яйцеклетка, созревая в яичнике, попадает в маточную трубу, оплодотворяется там сперматозоидом. И далее она прикрепляется к стенке трубы и начинает разрастаться, разрывая её при росте плодного яйца. Трубная беременность может быть: истмической - при развитии в перешейке маточной трубы, ампулярной - в самом широком участке трубы, фимбриальной - в ворсинках на выходе из трубы, интерстициальной - в месте соединения трубы и матки;
Поскольку вне матки нет нормальных условий для развития эмбриона, ворсины хориона внедряются в ткань органа и повреждают её, вызывая кровотечение в брюшную полость
- яичниковая - может развиваться на поверхности яичника или внутри овулировавшего фолликула. Довольно редкий вид, встречающийся в 0,2 до 1,3 % случаев;
- абдоминальная или брюшная - с вероятностью возникновения от 0,1 до 1,4 % всех случаев. Когда плодное яйцо развивается изначально в полости живота - первичная форма или попало туда после трубного аборта - вторичная форма. В этом случае плодное яйцо сначала закрепилось в маточной трубе, настолько выросло за 4–8 недель, что трубу разорвало, и оттуда попало в брюшную область, но не погибло, а закрепилось там и продолжило развиваться;
Если плодное яйцо при разрыве трубы попало в брюшную область, то оно может там закрепиться в селезёнке, печени, периметрии (внешнем слое матки), сальнике, изгибах кишечника или Дугласовом пространстве (между маткой и прямой кишкой)
- в рудиментарном роге матки - сходная с удвоением патология, разделение полости матки на две части, встречается в 0,1–0,9 % случаев из всех внематочных беременностей. При этом одна труба и яичник соединены с полостью матки, а вторая пара трубы и яичника - только с рогом, отделённым мышечной перегородкой от полости матки;
Заподозрить наличие несообщающегося с маткой ридиментарного рога можно по резкому ухудшению состояния в дни менструации - дисменорее: «ватным ногам», рвоте, вздутию живота, сильнейшим болям внизу живота, вплоть до обмороков, повышению температуры
- гетеротопическую беременность, при которой имеются два плодных яйца, одно из них расположено в матке, а другое - вне её. Это вариант развития маточной и внематочной беременностей одновременно, наиболее возможный после ЭКО-оплодотворения при многоплодной беременности (с вероятностью от 1:00 до 1:30 0000 случаев);
- шеечная - зигота не смогла закрепиться в матке из-за особенностей выстилающей её ткани и соскользнула вниз, к суженому участку перехода во влагалище. Вероятность возникновения такой ситуации от 0,1 до 0,4 % случаев;
Опасность такой патологии в том, что какие-либо признаки, характерные внематочной беременности, отсутствуют, и такое состояние часто путают с нижним прикреплением детского места
- внутрисвязочная или интралигаментарная - в 0,1 % всех случаев (или 1 случай на 300 случаев внематочной беременности) развивается в толще широких связок матки, чаще вторично после разрыва маточной трубы в сторону брыжейка, возможна также при свище, соединяющем матку и клетчатку вокруг шейки матки - параметрий. При этом она может закрепиться на мочевом пузыре, матке или стенках таза;
- комбинированная многоплодная. Отличается большим количеством возможных сочетаний мест закрепления 2,3 плодных яиц одновременно. Наиболее часто встречаемые сочетания: ампулярная+истмическая трубная двухплодная беременность или яичниковая+интерстициальная трубная+брюшная трёхплодная беременность. Из-за широкого распространения ЭКО-технологий вероятность такой патологии от 1 случая на 100 до 1 случая на 620 внематочных форм беременности.
Для того чтобы оценить вероятность возникновения такой беременности у конкретной женщины, лучше ознакомиться с этим списком групп риска и последовательно мысленно вычёркивать пункты, если они к вам отношения не имеют:
- перенесённые органосохраняющие операции на маточных трубах после предыдущих внематочных беременностей (риск повтора выше в 7–13 раз):

- патологии развития детородных органов матки, среди которых: удвоение органов с 2 шейками и 2 матками, нестандартные формы самой матки, такие как двурогая или с добавочным рогом;
Как правило, формирование дефектов форм матки происходит на 12–13 неделях внутриутробной жизни плода, когда формируются половые признаки будущего ребёнка
- использование внутриматочной спирали и гормональных таблеток, уколов для защиты от нежелательной беременности;
- приём гормональных препаратов от бесплодия;
- проведённые аборты, приводящие к истончению внутреннего слоя матки;
- использование ЭКО-технологий для зачатия;
- наличие воспаления детородных органов внутриклеточной условно-патогенной флорой, например хламидиями, повышающими риск возникновения в 7 раз;
- возраст будущей мамы более 35 лет;
- курение, действующее на выработку яичниками прогестерона подавляюще, а без этого гормона беременности матка не сможет подготовиться к принятию эмбиона, или нормальная имплантация яйца будет затруднена;
- гормональные нарушения в работе щитовидной железы.
Так как я сама с двурогой формой матки и частыми воспалениями во влагалище находилась в зоне риска развития внематочной беременности, то при любой задержке меня накрывала волна паники. Я бросала все дела и мчалась в кабинет ультразвуковой диагностики. Гинеколог подобрал мне хорошие контрацептивы и пролечил от воспалительных заболеваний. По её совету раз в полгода я перед каждым визитом к гинекологу прохожу фоликулометрию, чтобы быть уверенной в правильной работе репродуктивной системы.
Видео: врач С. Агапкин о предрасполагающих факторах, повышающих риск развития внематочной беременности
Причины внематочной беременности
Помимо групп риска к предрасполагающим условиям развития внематочной беременности относятся:
- наличие инфекции хронической, передающейся половым путём;
- нарушение механизмов оплодотворения и продвижения яйца по маточным трубам, вызванные:
- наследственными нарушениями работы внутренних органов под влиянием гормонов:
- нарушение направления или отсутствие движения тока жидкости или движения ресничек эпителиальных клеток, необходимое для продвижения плодного яйца от яичников к матке, из-за недостаточной активности женских эстрогенов;
- спазм перешейка маточной трубы из-за малого количества гормона прогестерона, грозящий остановкой плодного яйца в просвете трубы.
- эндометриозом с появлением ткани, выстилающей матку изнутри, в маточных трубах и других удалённых органах;
Эндометриоз и спайки, вызванные им, могут сделать процесс оплодотворения полностью невозможным или привести к внематочной беременности при частичном закрытии просвета трубы
- непроходимостью маточных труб при закрытии ампулы маточной трубы или нарушении условий её среды для оплодотворения и доимплатационного развития зародыша;
Маточные трубы (яйцеводы) играют важнейшую роль в процессе зачатия, являясь проводниками сперматозоида к яйцеклетке, а созревающей после овуляции бластоцисты - из брюшной полости в матку, создавая комфортные условия для оплодотворения в первые 7–10 суток развития эмбриона
- наличием новообразований вблизи органов малого таза;
- нарушением целостности матки, придатков, яичников или яйцеводов из-за последствий инвазивных операций на них в виде швов, спаек;
- венерическими заболеваниями, приводящими к образованию рубцовой ткани в яйцеводах, такие как хламидиоз или гонорея.
- наследственными нарушениями работы внутренних органов под влиянием гормонов:
- использование неправильно подобранной контрацепции:
- установка маточной спирали или ношение её дольше положенного пятилетнего срока без замены. Стоит учитывать, что спираль защищает лишь от внедрения яйцеклетки в стенки матки, а при внематочной беременности яйцеклетка может остановиться ещё в яйцеводах и до матки не дойти;
- использование вместо полностью блокирующих овуляцию комбинированных контрацептивов безэстрогенных таблеток «мини-пили» или инъекций медроксипрогестерона без показаний для них. Такие слабые препараты не дают 100% гарантии защиты от нежелательной беременности и назначаются лишь кормящим женщинам на 6 месяцев после родов, лицам старше 35 с большим стажем курения, то есть тем, у кого способность к зачатию снижена максимальна;
- защита от зачатия в виде спринцеваний, нарушающих естественную микрофлору влагалища и воспаляющих его чувствительные ткани. Исследования десятилетней давности в США установили, что постоянные спринцевания на 73 % увеличивают развитие воспалительных заболеваний органов малого таза.
- воспаление маточной трубы при сальпингите из-за инфекции;
Заболевание развивается при распространении патогенной микрофлоры из полости матки или из других органов гематогенным путём
- хромосомные патологии плода, в частности бластопатия, возникающая в первые 15 суток после момента зачатия. Выражается в нарушении механизма имплантации в виде прикрепления в непригодном для вынашивания органе или слишком поверхностной или излишне глубокой глубине имплантации.
Симптомы внематочной беременности
Внематочная беременность ранних сроков не всегда проявляется клиническими симптомами или может никак не отличаться от симптомов нормальной маточной беременности в виде набухания груди, позывов к рвоте, повышенной усталости и сонливости.
Даже если вторая линия на тесте по определению беременности едва заметна, размыта и не меняет интенсивность окраса в течение двух или трёх дней, то стоит продолжать отслеживать уровень ХГЧ в динамике. Для этого потребуется сделать несколько тестов или сдать несколько раз кровь на уровень ХГЧ, который будет увеличиваться при нормально развивающейся беременности или «топтаться на месте» при внематочной форме. С этими неправильными анализами стоит посетить гинеколога.
При внематочном развитии беременности вторая полоса не будет становится ярче и чётче спустя несколько дней
Ранняя диагностика и лечение нематочного развития беременности не только убережёт от удаления органа, приютившего заплутавшую плодную ячейку, но и не позволит женщине в будущем снова самостоятельно зачать ребёнка.
Зная сопутствующие признаки, заподозрить неправильную беременность будет легче, вот эти отличительные моменты:
- сбой цикла. «Псевдоментруация» наступает не в положенное время и длится всего пару дней. Иногда в первый месяц менструация продолжается;
- коричневые выделения из половых путей после окончания менструации из-за перерастяжения занятой плодным яйцом трубы и кровоизлияний внутри её самой;
- резкие, кинжалоподобные или длительные тянущие приступы боли к низу живота, переносящие боль в подреберье, область заднего прохода, ноги, крестец на протяжении получаса или нескольких часов;
- признаки прогрессирующего внутреннего кровотечения:
- резкое снижение артериального давления, ускорение пульса слабого наполнения вплоть до потери сознания;
- бледность кожных покровов с появлением капелек пота на лбу.
По жалобам женщины гинеколог может предположить и место неправильного закрепления плодного яйца:
- если беспокоят боли с какой-то одной стороны низа живота, увеличивающие свою интенсивность при быстрой ходьбе, смене положения тела или физических нагрузках - плодное яйцо находится в яйцеводах;
- если имеет место боль, область которой можно указать одним пальцем, переходящая в поясницу или в сторону кишечника, отделение кала весьма болезненно, а сами приступы сопровождаются обморочным состоянием - беременность яичниковая;
- если тревожат частые позывы к мочеиспусканию и обильные кровяные выделения без приступов боли в области живота - шеечная или шеечно-перешеечная;
- если затруднено пищеварение из-за рвоты, тошноты, а кал более плотный или,наоборот, излишне водянистый, а приступы боли нестерпимы, то подозревают брюшную вариацию внематочного протекания беременности.
Видео: акушер-гинеколог М. Борец о симптомах внематочной беременности
Диагностика внематочной беременности
Конечно же, диагноз не ставят только на основании жалоб и предположений врача. Для подтверждения используются инструментальные и лабораторные методики.
- Самодиагностика в домашних условиях. Для исключения внематочной беременности с пятого дня задержки рекомендуются на протяжении нескольких дней повторять тест на беременность, определяющий уровень ХГЧ в моче. Наиболее информативны электронные виды тестов.
Такие электронные тесты не только обнаруживают ХГЧ в моче, но и сравнивают его измеренный уровень с нормами для разных сроков беременности
- Осмотр на кресле гинекологом. Может выявить такие настораживающие признаки:
- болезненность при пальпации придатков;
- определяются увеличенные размеры придатков или трубы с одной стороны;
- размеры матки не соотносятся со сроком предполагаемой беременности;
- матка более мягкая, но размеры её меньше положенных.
- Лабораторная проверка:
- анализ на уровень ХГЧ или хорионического гонадотропина, подтверждающего сам факт беременности. Он, как правило, запаздывает на несколько дней от нормального уровня или вовсе перестаёт расти при самопроизвольном выкидыше;
- анализ на уровень прогестерона, который будет также значительно ниже норм;
- общий анализ крови, который ростом лейкоцитов и СОЭ, сниженными уровнями гемоглобина, эритроцитов и гематокрита из-за кровотечений определит воспаление в органах.
- Ультразвуковое обследование органов малого таза, способное подтвердить или опровергнуть внематочное закрепление, определившее:

- Малоинвазивная диагностическая лапароскопия, позволяющая поставить окончательно верный, не вызывающий сомнений, диагноз. С её помощью врач осматривает органы малого таза, определяет целостность труб и место развития внематочной беременности.
Метод этот не травматичен, оставит «на память» о себе лишь 3 небольших рубчика шириной 0,5–1,5 см на животе, через которые вводился инструмент для внутреннего осмотра и манипуляций - трубки и лапароскоп
Благодаря одной только малоинвазивной диагностической лапароскопии точность установки диагноза внематочного прикрепления плодной единицы выросла до 100%, тогда как сочетание УЗИ с проверкой уровня ХГЧ давали максимум 95 % вероятность, а у одного УЗИ - не более 78%.
Врачебная помощь в виде хирургического вмешательства или медикаментозной терапии
Если диагноз внематочного закрепления подтверждён, то плодное яйцо будут удалять. Здесь возможно несколько вариантов дальнейших действий в зависимости от состояния женщины, выбор нужного метода остаётся за врачом, имеющего на руках все собранные данные о беременности. Единственно действенными средствами устранения внематочной формы беременности являются хирургические методы.
Поскольку среди всех внематочных беременностей более 90% случаев составляют трубные вариации остановки яйца, то хирургические способы вмешательства в область фаллоппиевых труб наиболее изучены и многократно опробованы. В 40% случаев после лечения внематочной беременности маточная беременность наступает.
Таблица: хирургические методы лечения внематочной трубной формы беременности
| Метод | Показания | Противопоказания | Преимущества | Процесс проведения |
| Полостная тубэктомия |
|
|
|
|
Лапароскопические органосохраняющие операции:
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
После проведения органосохраняющих операций необходим через 2 дня послеоперационного восстановления мониторинг уровня ХГЧ к крови через каждые 2 дня, который в идеале должен быть вполовину меньше значения ХГЧ до операции. Если уровень ХГЧ понизился лишь на 25 %, то дополнительно назначат внутримышечное введение метотрексата - для стимулирования естественного отторжения оставшихся после операции в полости трубы тканей трофобласта.
Медикаментозное воздействие на внематочную беременность
Использовать медикаментозный метод лечения эктопической беременности без операции возможно при соблюдении ряда условий:
- стабильно развивающаяся внематочная беременность без кровотечений;
- уровень ХГЧ до лечения менее 5000 мМЕ/мл;
- размер плодного яйца не более 2–3,5 см;
- сердцебиение эмбриона не определяется;
- состояние здоровья женщины позволяет применять препараты-цитостатики, блокирующие клеточное деление и обмен веществ в них:
- печень и почки работают без сбоев;
- лейкоциты в крови не снижены до отметки в 1,5*10 9 /л;
- тромбоциты больше отметки 150*10 9 /л;
- небольшой срок беременности, не более 42 дней безменструального периода.
Фотогалерея: препараты для прерывания внематочной беременности
Мифегин применяется однократно в размере 600 мг под контролем врача на протяжении 2 часов после приёма Мефепристон применяется однократно в объёме 600 мг, обязательно под наблюдением врача, иногда совмесно с мизопростолом 400 мг для усиления эффекта, и с последующим УЗИ контролем через 1,5–2 суток Препарат для отторжения зародыша вводят внутримышечно, через каждые 2 дня по 1 инъекции, и при снижении ХГЧ на 15 % введение останавливают
Прогноз развития беременности при различных местах локализации эмбриона и возможные осложнения
Преобладающее большинство видов внематочной беременности требуют немедленного хирургического вмешательства по удалению развивающегося не там эмбриона с его оболочками. К возможным осложнениями от запоздало выявленной внематочной беременности относят:
- развитие внутренних кровотечений с большими потерями крови, которые приводят к развитию геморрагического шока с необходимостью восполнения кровопотерь;
- разрыв фаллопиевой трубы с образованием рубцов внутри органа;
- утрата детородной функции. При удалении эмбиона из приютившего органа во время операции может потребоваться удаление и плодовместилища (матки, яичника, трубы с одной стороны) из-за его перерастяжения или массивных кровотечений;
- гормональные сбои от прерванного процесса беременности;
- риск повтора такой неправильной беременности после восстановления;
- летальный исход, когда женщина теряет не только эмбрион, но и жизнь оттого, что воспаление в органе распространилось по крови.
Таблица: вид внематочной беременности и возможный исход
| Вид | исход |
| Брюшная |
|
| Ампулярная трубная беременность |
|
| Истмическая трубная беременность |
|
| Интерстициальная трубная беременность |
|
| Фимбриальная трубная беременность |
|
| Шеечная |
|
| Связочная |
|
| Гетеротопическая беременность |
|
Профилактика ненаступления внематочной беременности
Никто не застрахован от такой неправильной беременности, но можно не создавать тех условий, которые ей способствуют.
- При обнаружении второй нечёткой полоски на тесте провести несколько домашних тестов, чтобы подтвердить повышение уровня ХГЧ.
- Готовиться к беременности:
- сдать мазки на инфекции, передающиеся от полового партнёра, особенно на хламидии и гонококки - самые ярые противники нормально развивающейся беременности, вызывающие острый воспалительный процесс;
- пройти УЗИ органов малого таза для того, чтобы узнать правильной ли формы у женщины матка, нет ли признаков эндометриоза или воспаления тканей внутренних органов;
- сдать анализы крови на уровень гормонов, недостаток или избыток которых может направить плодное яйцо в противоположную матке сторону.
- Тщательно пролечить застарелые воспаления мочеполовой системы, чтобы не допустить передачу инфекции к матке.
- Использовать барьерную контрацепцию во время беременности, чтобы исключить заражение инфекцией уже после зачатия;
- В случае нежелания в ближайшее время становиться матерью, подобрать способ контрацепции, подходящий именно вам. Нельзя принимать контрацептивные таблетки, которые пьёт подруга, нельзя устанавливать спираль, не посоветовавшись с гинекологом и без обследования. Например, если у женщины двурогая матка, установка спирали вовсе не эффективна, и даже при нормальной форме матке не убережёт от внематочной беременности, если не используются барьерные методы защиты.
- Проходить обследование у гинеколога в рамках диспансеризации не менее 1 раза за год, если нет никаких жалоб.
- Соблюдать тщательную гигиену половых органов, омывать область влагалища после полового акта, а во время менструации - после каждого мочеиспускания. Обязателен утренний и вечерний туалет вульвы.
- Бросить курить. С каждым годом способность к деторождению от курения падает, а при наступлении порога в 10 лет женщина попадает в группу риска с большой вероятностью развития эктопической или внематочной беременности.
Видео: хирург-гинеколог С. Новиков о профилактике внематочной беременности
Врачи знают, что делать с такой беременностью, для каждого случая есть своё решение. Но любое промедление в обращении за врачебной помощью грозит женщине потерей детородных органов во время операции по устранению чрезмерно выросшего плодного яйца. Для сохранения фертильности стоит следить за здоровьем органов малого таза и периодически посещать гинеколога для сдачи необходимых анализов.