Пузырный занос - симптомы, причины, лечение. Является ли приговором для женщины пузырный занос Химиотерапия пузырный занос
Одним из неприятных и, более того, грозных осложнений беременности является пузырный занос. Некоторым утешением для женщин, и уже находящихся «в положении» может послужить то, что данная патология встречается не так уж и часто и составляет примерно 1 случай на 1000 родов.
Исследователи отметили, что распространенность заболевания напрямую связана с географической и расовой принадлежностью. Например, в Соединенных штатах на 1000 всех беременностей приходится 0,6 – 1,1 случай пузырного заноса, тогда как в странах Азии (не во всех) и в Южной Америке он диагностируется, примерно, в 10 раз чаще.
Что такое пузырный занос?
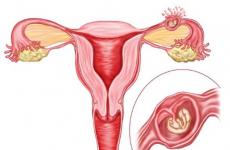
Пузырным заносом называется патология трофобласта, вследствие которой отекает строма, а ворсины хориона разрастаются. На концах хориональных ворсинок формируются расширения в виде пузырьков, схожие с гроздьями винограда. Пузырьки или цисты увеличиваются до 0,25 см, внутри них содержится желтоватая жидкость с большим уровнем хорионического гонадотропина (ХГ).
Описываемая патология входит в группу трофобластических болезней, развитие которых связано с беременностью. Трофобластические опухоли – это единственные из всех раковых опухолей, которые происходят из трофобласта, что является производным женской и мужской половых клеток. Пузырный занос может развиться во время текущей беременности, после родов, и даже после эктопической беременности.
Виды пузырного заноса
В зависимости от площади перерожденных ворсин хориона различают полный и частичный пузырный занос . При полном пузырном заносе зародыш погибает еще на ранних сроках беременности, а в патологический процесс вовлекаются все ворсины. При частичном пузырном заносе перерождается лишь часть хориональных ворсин, он, как правило, развивается во второй половине беременности, но может возникнуть раньше или позже, в сроках от 9 до 34 недель. Возможно рождение живого плода в случае почти доношенной беременности.Также пузырный занос может быть простым и деструирующим или инвазивным. Деструирующая форма характеризуется тем, что в мышечную стенку матки прорастают (внедряются) ворсины хориона, что чревато внутренним кровотечением. Это наиболее тяжелая форма заболевания.
Причины пузырного заноса
До настоящего времени точные причины патологии не установлены. Существует несколько теорий развития пузырного заноса:
- теория вирусной трансформации (имеет значение вирусная природа заболевания);
- заболевание яйцеклетки в яичнике (патологическая яйцеклетка, которая созрела в фолликуле, обуславливает гибель эмбриона);
- децидуальная теория (децидуальный эндометрий вызывает перерождение хориона);
- иммунологическая теория;
- ферментативная теория (повышенное содержание гиалуронидазы, которая разрушает сосудистую стенку);
- дефицит белка (недостаток генов в хромосомах оплодотворенной яйцеклетки).
Полная форма пузырного заноса обусловлена либо потерей материнских генов, в этом случае дублируются гены отца, либо при одновременном оплодотворении двумя спермиями яйцеклетки без ядра. Частичный пузырный занос возникает при имеющейся патологии сперматозоидов (диспермия или сперматозоид, оплодотворивший яйцеклетку, имеет диплоидный набор (удвоенный) хромосом). В этом случае зигота будет содержать не положенных 46 хромосом, а 69.
К предрасполагающим факторам развития пузырного заноса относятся:
- возраст (20 – 24 года и 40 – 49 лет);
- паритет (большое количество родов);
- множественные аборты;
- тиреотоксикоз;
- иммунодефицит;
- недостаток витамина А или каротина в еде;
- близкородственные браки.
Симптомы пузырного заноса
Клиническая картина пузырного заноса не всегда отчетливо выражена. Возможно диагностирование заболевания во время аборта, что нередко является случайной находкой. В большинстве случаев женщина считает себя беременной, у нее наблюдается задержка менструации. Присутствуют признаки раннего (тошнота, рвота, головокружения, утомляемость и прочие) в первом триместре беременности и симптомы тяжелого (вплоть до ) во второй половине беременности.
Также симптомом пузырного заноса являются маточные кровотечения, которые возникают рано. Иногда в кровянистых выделениях можно обнаружить пузырьки, которые оторвались от ворсин хориона. Кровотечение может быть и внутренним, в брюшную полость, что свидетельствует о деструирующей форме. Потеря крови приводит к анемии больной со всеми вытекающими последствиями (слабость, обмороки, повышенная утомляемость и прочее).
При проведении гинекологического осмотра врач нередко определяет, что размеры матки не соответствуют сроку беременности. Значительное увеличение размеров матки (к примеру, беременность 8 недель, а матка пальпируется как 12-недельная) характерно для полного пузырного заноса. Консистенция плодовместилища неоднородна, местами пальпируются сильно размягченные участки, которые чередуются с плотноэластическими. Если беременность перевалила за 20 недель, плод и его крупные части не определяются. Также не выслушивается и сердцебиение ребенка.
В половине случаев при пузырном заносе диагностируются двусторонние лютеиновые кисты яичников. Их размеры превышают 6 см в диаметре и могут достигать 15 см.
Лечение пузырного заноса
На первом этапе лечения необходимо удалить пузырный занос. Для этого используют следующие способы:
- выскабливание полости матки;
- вакуум-экскохлеацию;
- пальцевое удаление с последующим выскабливанием;
- родовозбуждение после 20 недель гестации простагландинами, при отсутствии эффекта – кесарево сечение с выскабливанием;
- экстирпацию матки без придатков (лютеиновые кисты исчезают самостоятельно на протяжении 3 месяцев после удаления пузырного заноса).
В послеоперационном периоде показан холод на низ живота (на 2 часа), сокращающие препараты (окситоцин), антибиотики и инфузионная терапия (по показаниям). После выписки из стационара женщина встает на диспансерный учет в женской консультации. Восстановление регулярного менструального цикла и отсутствие кровянистых выделений благоприятный признак в плане прогноза.
Если кровянистые выделения продолжаются, матка плохо сокращается, нарастает или остается на прежнем уровне хорионический гонадотропин, это свидетельствует о злокачественном течении заболевания. В таком случае показано:
- еженедельный контроль уровня ХГ до получения отрицательных результатов;
- после исследуется ХГ каждый месяц на протяжении двух лет;
- УЗИ органов малого таза каждые 14 дней до выздоровления, затем раз в квартал в течение 12 месяцев;
- рентгенография легких, если ХГ не снижается (исключение метастазов);
- гормональная контрацепция на протяжении 2 лет.
На втором этапе проводится химиотерапия. Показания к ней:
- рост титра ХГ или его стабилизация;
- деструирующий пузырный занос после операции;
- обнаружение метастазов после удаления пузырного заноса.
Из химиопрепаратов предпочтение отдают дактиномицину. Возможно использование метатрексата. После окончания химиотерапии беременеть можно не ранее чем через 12 – 24 месяцев, чтобы исключить хромосомные мутации и пороки развития плода.
Пузырный занос, хотя и не относится к категории истинных новообразований, входит в группу патологий трофобласта и имеет неразрывную связь с процессом беременности. По сути, это заболевание является осложнением беременности, включая и внематочную, хотя и встречается довольно редко. В среднем, на основании статистических данных, подобная патология фиксируется в 1 случае на 1000 беременностей.
Эпидемиология
Распространенность данного заболевания зависит от расы и географического места проживания. К примеру, в Северной Америке подобная патология диагностируется только в 1 случае на каждые 1200 беременностей, в странах Южной Америки и Дальнего Востока (Китай, Япония) подобное заболевание встречается гораздо чаще – 1 эпизод на каждые 120 беременностей, на территории Российской Федерации патология диагностируется в одном случае на каждые 820-3000 беременностей.
Отдельно следует выделить хорионэпитнлиому, которая диагностируется в 2 случаях на 100 000 родов.
Виды пузырного заноса
Под пузырным заносом следует подразумевать патологию плодного яйца (хориона), которое в ходе развития должно преобразоваться в плаценту. Ворсинчатая оболочка эмбриона или хорион подвергается трансформации, во время которой ворсинки перерождаются в цисты (гроздевидные образования), которые по своим размерам колеблются в диапазоне от чечевицы до виноградины и напоминают виноградные гроздья по своей форме. Диаметр таких пузырьков составляет около 25 мм, внутри они заполнены прозрачной опалесцирующей жидкостью, в составе которой содержатся различные аминокислоты, глобулины, альбумины и само собой ХГЧ.
Заболевание имеет непосредственную связь с беременностью, поэтому может развиться на фоне вынашивания беременности, после родоразрешения, выкидыша или медицинского аборта. Также возможно развитие пузырного заноса на фоне наличия трубной (эктопической) беременности.

Принято выделять несколько видов пузырного заноса:
В зависимости от площади поражения плодного яйца:
частичный, или неполный, пузырный занос;
полный пузырный занос.
В зависимости от гистлогической структуры патологии:
хорионкарцинома;
инвазивный или деструирующий;
простая форма пузырного заноса.
На основании международной классификации 1992 года (Сингапур), при наличии у заболевания злокачественного течения, здесь речь идет о инвазивном пузырном заносе, принято определять его стадию:
нулевая стадия – пузырный занос с высоким или низким риском (0Б или 0А);
первая стадия – опухоль располагается в пределах матки;
вторая стадия – присутствуют очаги метастазирования в вагине и органах малого таза;
третья стадия – наличие метастаз в легких;
четвертая стадия – диагностируются отдаленные метастазы (печень, головной мозг).
Характеристика основных видов пузырного заноса
При развитии заболевания на первых 12 неделях гестации происходит перерождение всех первичных ворсин плодного яйца, и в слоях трофобласта присутствует выраженная гиперплазия, поэтому стоит говорить о наличии полной формы патологии. Некоторые пациентки называют такую форму патологии ранним пузырным заносом (это объясняется сроками возникновения). Морфологически такой вид заболевания характеризуется:
пролиферацией трофобластов, которые выстилают ворсины изнутри;
ворсины увеличены (расширены) и отечны;
эпителий хориальных ворсин либо подвергся дистрофическим изменениям, либо не определяется;
в ворсинах отсутствуют кровеносные сосуды;
эмбрион отсутствует (рассасывается).

Возникновение заболевания на более поздних сроках гестации (от 3 месяца и до 34 недели включительно) и перерождение только части хориональных ворсин известно как неполный пузырный занос. При этом неповрежденные ворсины имеют нормальный вид, васкуляризация и кровоснабжение в них сохраняется. В таком случае плод имеется, однако его гибель происходит вследствие распространения патологии на треть и более плаценты.
Если беременность многоплодная и патология развивается в одной из плацент, вторая может сохраниться в нормальном виде и функциональности.
Инвазивный пузырный занос может возникнуть как на фоне наличия полного (чаще всего), так и при наличии частичного. Отличительными признаками являются:
ворсины, прорастая через серозный покров матки и миометрий, проникают в кровеносные сосуды и лимфатическую сеть, распространяются, таким образом, по всему организму и поражают внутренние органы;
трофобласт гиперплазируется, однако сохраняет плацентарное строение ворсин;
пузырьки начинают прорастать в мышечные слои матки.
Деструирующая форма патологии встречается в 5-6% случаев и является наиболее тяжелой.
Причины и механизм развития патологии
Механизм развития заболевания состоит в наличии патологического набора хромосом эмбриона, когда присутствует только двойной набор хромосом отца в результате изначального полного отсутствия или при утрате материнских хромосом.
При наличии полной формы заболевания кариотип зародыша имеет набор 46ХХ, если клетка теряет материнские хромосомы и происходит удвоение отцовского гаплоидного генома. Однако возможен вариант оплодотворения и изначально пустой яйцеклетки одновременно двумя сперматозоидами, это приводит к возникновению кариотипа 46ХХ или 46 ХУ. В результате, зародыш погибает еще на ранних стадиях развития, до начала формирования плацентарного кровообращения, при этом ворсины хориона продолжают расти и развиваться.

Неполная форма патологии вызвана триплодией – оплодотворение яйцеклетки двумя спермиями с задержкой материнского гаплоидного набора хромосом. Кариотип эмбриона в таких случаях может содержать 69ХУУ, 69ХХХ, 69ХХУ хромосомы. В таких случаях зародыш погибает на 10 неделе беременности вследствие множественных аномалий развития, однако в очень редких случаях возможно развитие и жизнеспособного плода.
Причины, которые приводят к пузырному заносу, до сегодняшнего дня не определены, однако существует ряд теорий, при помощи которых можно объяснить возникновение хромосомных нарушений, после того как яйцеклетка оплодотворена:
недостаток белка – при дефиците возникает недобор генов в хромосоме оплодотворенной яйцеклетки;
ферментативная теория – основана на росте уровня фермента гиалуронидазы, которая способна растворять сосудистые стенки;
иммунологическая теория – зародыш и в дальнейшем плод являются антигенами к женскому организму, поэтому при наличии недостаточно выраженного иммунного ответа возникает перерождения ворсин хориона, когда в норме должен произойти выкидыш;
децидуальная теория – развитие в децидуальной оболочке эндометрита, который в дальнейшем приводит к перерождению ворсин хориона;
поражение яйцеклетки, находящейся в яичнике, – созревание неполноценной яйцеклетки в фолликуле;
вирусная теория (вирусы, включая токсоплазмозы, повреждают наборы хромосом как отца, так и матери).

Факторы, при которых вероятность заболевания возрастает:
близкородственные браки;
тиреотоксикоз;
недостаточное питание (дефицит витамина А, животных белков);
ослабленный иммунитет;
неоднократные выкидыши и аборты;
многочисленные роды;
возраст (беременные до 18 или старше 40 лет).
Клиническая картина патологии
Симптомы заболевания не всегда четко выражены на ранних сроках. Женщина ощущает, что беременна, поскольку появляются признаки раннего токсикоза, тест на беременность положительный и присутствует задержка месячных. Довольно часто обнаружение патологии происходит случайно в ходе выполнения медицинского аборта.
Характерной особенностью является ранний токсикоз, который протекает очень тяжело с рвотой, порой неукротимой, обильным слюноотделением, что приводит к развитию обезвоживания, нарушению электролитического баланса и значительной вялости и слабости. Ранний тяжелый токсикоз диагностируется у 20-35% пациенток. В 27% случаев симптомы раннего токсикоза сочетаются с признаками позднего токсикоза и гестоза. Возникают отеки, повышается артериальное давление, при исследовании мочи отмечают наличие большого количества белка, фетального происхождения. Может развиваться эклампсия уже на 3-4 месяце гестации. Гестоз более характерен для полной формы патологии и развивается при наличии значительных размеров матки и высокого уровня β-субъединиц ХГЧ в крови. Соответственно развитие на ранних сроках преэклампсии должно насторожить гинеколога и заставить подозревать наличие пузырного заноса.

О пузырном заносе говорят такие признаки, как периодические кровотечения из влагалища, которые присутствуют в 90-100% случаев, а также размеры матки, которые превышают предполагаемый срок гестации. Маточные кровотечения возникают чаще всего рано и маскируются под самопроизвольный аборт. В отдельных случаях появление кровянистых выделений совпадает по срокам с началом месячных. У 68% больных бессимптомный период продолжается меньше двух месяцев. Явным признаком наличия подобной патологии является обнаружение в выделениях характерных для болезни пузырьков.
Если развивается прорастание ворсин серозной оболочки (деструирующий пузырный занос) и миометрия матки, может случиться внутрибрюшное кровотечение с симптомами острого живота. Инвазивные формы патологии опасны риском развития профузного кровотечения, которое требует экстренной госпитализации.
Длительные и массивные кровянистые выделения приводят к развитию у пациентки анемии с риском летального исхода.
При деструирующей форме заболевания довольно часто наблюдается распространение метастаз в головной мозг, легкие, вульву и стенки влагалища. В отдельных случаях метастатические очаги диагностируют после удаления заноса. Чаще всего исчезновение метастаз происходит самопроизвольно, после удаления патологического очага, однако существует вероятность развития тяжелых осложнений, которые приводят к смерти пациентки.

Около 15% всех больных жалуются на боли в поясничном отделе и внизу живота. Характер и интенсивность болей различны, а проявление болевого синдрома довольно часто является предшественником кровяных выделений. Давящие, тупые или ноющие боли возникают вследствие прорастания стенок матки до серозного покрова или как результат сдавления большими текалютеиновыми кистами соседних органов. Проявление приступообразных, острых болей является результатом разрыва или перекрута текалютеиновых кист или возникновения внутрибрюшного кровотечения.
У 7% пациенток с наличием полной формы патологии развивается тиреотоксикоз, для которого характерны тремор, тахикардия, повышение уровня тиреоидных гормонов и увеличение щитовидной железы, теплые и влажные покровы. Развитие тиреотоксикоза объясняется повышением содержания торфобластического β-глобулина, который стимулирующе воздействует на тиреотропные рецепторы.
При наличии полного пузырного заноса может возникнуть эмболия (закупорка) ветвей легочной артерии и возникновение дыхательной недостаточности (около 2 % случаев). Данное осложнение характеризуется возникновением боли в груди, одышки, тахипноэ и тахикардии, кашля и цианоза. Выслушиваются рассеянные хрипы, рентгенологическое исследование легких позволяет установить наличие двухстороннего очагового затемнения.

Диагностика
Данное заболевание требует дифференциальной диагностики с многоплодной беременностью, острым многоводием, беременностью на фоне наличия миомы, внематочной беременностью и самопроизвольным абортом.
После сбора жалоб и анамнеза врач выполняет гинекологический осмотр, в ходе которого диагностируется:
наличие опухолевидных образований в вульве и во влагалище;
в 50% случаев прощупываются лютеиновые двухсторонние кисты яичников (в случае увеличения яичников свыше 6 см), которые возникают на протяжении первых двух недель и относятся к неблагоприятным признакам для прогноза патологии;
неоднородная структура матки: при общем размягчении определяются узловые уплотнения;
размеры матки не соответствуют размерам предполагаемого срока беременности (превышают).
При наличии большого размера живота не определяются наиболее достоверные признаки беременности (пальпация крупных частей ребенка, сердцебиение).
Среди дополнительных методов исследования применяют:
гистологический метод – позволяет определить морфологический тип заболевания (материал получают путем соскоба из маточной полости);
иммунохимический метод – заключается в определении трофобластного β-глобулина в крови. При наличии патологии уровень составляет 76-93%;
исследование на уровень ХГЧ в крови – при отсутствии беременности ХГЧ в крови женщины отсутствует. Во время беременности он появляется в крови на восьмой день от момента зачатия, а пик в 5000-10000 единиц припадает на 60 сутки. При высоком уровне ХГЧ после 12 недели следует подозревать пузырный занос;
диагностическая гистероскопия, лапароскопия – выполняют в случае необходимости;
гистеросальпингография – применяется для уточнения диагноза и контроля эффекта от прохождения химиотерапии. При инвазивной форме на гистерограмме определяется законтурное проникновение контрастного вещества в зоне внедрения в миометрий ворсин;

рентгенографическое исследование грудной клетки – для выявления метастаз в легких;
ультразвуковое исследование – определяются значительные размеры матки на фоне отсутствия плода или эмбриона, характерным признаком является присутствие гомогенной мелкозернистой ткани, лютеиновых кист. Диагностическая ценность ультразвукового исследования – 100%.
Лечение
При наличии пузырного заноса терапия заключается в удалении патологии, которую выполняют такими методами:
экстрипация матки и сохранение придатков (лютениновые кисты не иссекают, поскольку их регресс наблюдается в течение 3 месяцев после удаления основной патологии);
возбуждение родовой деятельности при помощи простагландинов, если размер матки больше 20 недель и была исключена инвазивная форма заболевания (в случае неэффективности или развитии профузного кровотечения требуется выполнить малое кесарево сечение с дальнейшим выскабливанием полости матки);
пальцевое удаление, требующее выскабливания и вакуум-аспирации;
вакуум-экскохлеация (более предпочтительна ввиду малой травматичности);
выскабливание матки путем проникновения через расширенный цервикальный канал.
После оперативного вмешательства показаны средства для сокращения матки, холод на низ живота и антибиотики. После того как патология была ликвидирована, пациентку выписывают с обязательным диспансерным наблюдением в женской консультации.
Второй этап терапии состоит в выполнении лечения химиотерапевтическими препаратами. Показаниям к его назначению являются:
длительный сталый показатель или рост титра ХГЧ;
обнаружение метастаз в ходе удаления пузырного заноса;
инвазивная форма патологии после оперативного лечения.

Первым выбором является препарат «Дактомицин», который вводят внутривенно, количество курсов определяется в индивидуальном порядке. Также может применяться метатрексат, однако он более нефротоксичен. Метастазы, после того как удален очаг патологии, либо самостоятельно исчезают, либо уничтожаются химиотерапией.
Наиболее популярные вопросы по теме
Какие методы контрацепции допустимы для использования после излечения?
После лечения патологии врачи рекомендуют предохраняться от беременности в течение одного года после исчезновения в моче и крови ХГЧ. Лучше всего использовать оральные комбинированные контрацептивы, однако допускается предохранение и при помощи барьерных средств. Введение внутриматочной спирали не рекомендуется, поскольку присутствует высокий риск перфорации матки.
В чем заключается диспансерное наблюдение и сколько оно длится?
После устранения пузырного заноса для полного исчезновения ХГЧ требуется около 73 дней. Наблюдение заключается в:
МРТ головного мозга на протяжении 2 лет с периодичностью в 6 месяцев, в случае обнаружения церебральных метастазов;
ежегодная рентгенография легких;
УЗИ органов малого таза каждые две недели до наступления ремиссии, а после – ежеквартально;
еженедельное определение уровня ХГЧ в крови, до получения 2 отрицательных результатов;
ежемесячное определение уровня ХГЧ на протяжении полугода, далее через 2 месяца в течение года, ежеквартально на 2 году и раз в 6 месяцев на третьем.
Когда разрешается планировать беременность?

При наличии простой формы патологии беременеть разрешено через год после лечения и нормализации ХГЧ, если имела место инвазивная форма с проведением химиотерапии, планировать беременность можно через 2 года.
Чем опасна такая патология?
У 29% больных после излечения возникает бесплодие, в 14% случаев развивается аменорея, у 4% женщин происходит озлокачествление процесса. Беременность, которая наступает раньше чем через 2 года после прохождения химиотерапии, опасна высоким риском возникновения хромосомных мутаций и аномалий развития плода. Также могут развиваться осложнения в процессе родов: аномалии родовых сил, кровотечения.
Какой прогноз после излечения?
Современные методы терапии позволяют добиться 100% излечения, в 90% случаев удается восстановить менструальный цикл. Забеременеть и выносить здорового малыша удается 70-80% пациенток.
Пузырный занос – это редко встречающаяся патология плодного яйца хромосомного характера. В большинстве случаев развивается на фоне беременности, когда происходит аномальное перерождение волосков хориона в пузырьки, наполненные жидкостью. При этом нормальное развитие эмбриона невозможно, своим внешним видом плодное яйцо напоминает гроздь винограда.
Патология встречается редко в 0,02-0,8 % беременностей. Вместо нормально развивающегося эмбриона в матке появляются кисты, представляющие собой пузырьки с жидкостью диаметром до 25 мм. Срок формирования образования может значительно варьировать: его могут диагностировать уже на втором месяце, а иногда только к 20-30-й неделе беременности. При развитии пузырного заноса гибель плода на первых месяцах вынашивания неизбежна, поскольку из-за несформировавшейся плаценты он недополучает необходимого для развития кислорода и питательных веществ.
Этиология и клиническая картина
Точная причина возникновения патологии не установлена, но большинство медиков склоняются к версии сбоя в хромосомном наборе. Как правило, констатируют наличие заболевания во время беременности, но нередко оно может быть следствием аборта, выкидыша или же произойти после родов.
При пузырном заносе наблюдается наличие у зародыша двойного набора хромосом отца при неполном или абсолютном отсутствии материнских хромосом. Потеря материнских клеток происходит при оплодотворении «пустой», не несущей генетической информации яйцеклетки или при ее оплодотворении двумя сперматозоидами. Возможно развитие полного и частичного пузырного заноса.
- Полный пузырный занос возникает при наличии у зародыша исключительно хромосом, полученных от отца. В дальнейшем плод погибает, но пузырный занос продолжает расти, а размеры матки увеличиваются. Для данной формы болезни отмечают высокий риск (до 20 %) злокачественного перерождения и развития метастазов.
- Частичный пузырный занос характеризуется наличием одной женской хромосомы и двух, принадлежащих отцу. Гибель плода происходит примерно на 8-10 неделе после зачатия.
Также различают простую форму и инвазивный (деструирующий) пузырный занос. Во втором случае происходит переход заноса в стенки матки, что ведет к их разрушению. Деструирующий пузырный занос опасен риском развития внутреннего кровотечения.
Среди провоцирующих факторов следует выделить:
- частые прерывания беременности;
- ранний (до 18 лет) или поздний (после 40 лет) возраст будущей матери;
- близкое генетическое родство супругов;
- сбои в работе иммунной системы;
- погрешности в питании, связанные с недостаточным количеством в пище витамина А и жиров животного происхождения.

Симптоматика
Выделяют следующие симптомы патологии на ранних сроках беременности:
- значительное увеличение размеров матки, вызванное скоплением крови, ворсин и пузырьков;
- высокий уровень ХГЧ, превышающий обычный показатель беременных;
- кровянистые выделения из влагалища, усиливающиеся к моменту изгнания заноса (открывшееся кровотечение при пузырном заносе ведет к развитию анемии);
- появление ;
- отсутствие других признаков развития беременности: сердцебиения плода, его движений или толчков;
- повышенный уровень артериального давления;
- выделение вместе с кровью характерных белых пузырьков;
- наличие белка в моче в первом триместре беременности;
- тошнота, сильная рвота, повышенная усталость и слабость.
Размеры матки при пузырном заносе обычно больше, чем они должны быть на определенном этапе, на 3-4 неделе. Однако, в ряде случаев данный симптом не подтверждается и размер органа соответствует норме.
Поскольку сохранение плода происходит очень редко, благоприятным исходом заболевания считается самопроизвольное его изгнание, не сопровождающееся осложнениями и с сохранением способности женщины к дальнейшему зачатию. При неблагоприятном исходе выкидыш приводит в дальнейшем к патологиям различной степени тяжести.
Последствия
У части пациенток, перенесенный пузырный занос может вызывать осложнения. Почти у трети женщин развивается , у 14 % нарушается или даже полностью прекращается менструальный цикл, повышается риск появления злокачественных новообразований.
Существуют определенные риски развития патологий плода при последующих беременностях и осложнений при родах.
Но наиболее опасным последствием является развитие хориокарциномы – злокачественной трофобластической опухоли. При отсутствии лечения она может привести к смерти пациентки.
Диагностика
Клинические признаки пузырного заноса могут отличаться и зависят от формы развития болезни и степени поражения.
При частичной форме развития заболевания диагностика может быть затруднена, поскольку матка может сохранять обычные для определенного срока размеры. Беременность может продолжать развиваться в том случае, если плацента плода нарушена только частично, но рано или поздно заканчивается гибелью плода или рождением мертвого ребенка.
При полной форме выявить патологию значительно легче. В матке полностью отсутствуют какие-либо признаки развития зародыша, в то время как ее размеры превышают обычные в несколько раз. Тело матки заполнено пузырьками и отечными ворсинами. При инвазивной форме заноса главным признаком являются выраженные внутренние кровотечения. Женщина может жаловаться на головные боли, вздутие живота, чувство тяжести внутри, тупые и ноющие боли, отдающие в крестец и поясницу. Это происходит из-за агрессивного прорастания ворсин в тело матки. Примерно 7% пациенток жалуются на учащенное сердцебиение, тремор конечностей, увеличение размеров щитовидной железы.
Пузырный занос принадлежит к редким патологиям, поэтому при постановке диагноза может быть ошибочно принят за обычный выкидыш, наличие , беременность, развивающуюся на фоне фибромиомы матки.
Главными особенностями заболевания являются выделение пузырьков, обычно предшествующее изгнанию заноса и превышение размеров матки с одновременным изменением ее консистенции.
В случае злокачественного перерождения возможно возникновение метастазов во влагалище, легких, головном мозге. Это вызывает кашель и кровохарканье, сильные головные боли, тошноту, головокружение.
Если возникает подозрение на пузырный занос, женщине назначают следующие диагностические мероприятия:
- для точного определения размеров матки;
- проведение фонокардиографии плода, которое позволяет установить отсутствие его жизнеспособности;
- исследование содержания хорионического гонадотропина;
- исследование состояния полости матки и проходимости труб;
- компьютерная томография и ;
- проведение биохимии проб печени.
Помимо констатации увеличения матки, на УЗИ выявляют наличие кист яичников, наполнение тела матки мелкозернистой массой.
После лечения проводится гистологическое исследование тканей, рентгенография легких и головного мозга. Также обязательной процедурой должно стать регулярное проведение анализа на ХГЧ. Такие диагностические меры нужны для того, чтобы убедиться, что патология не озлокачивается. Повышенный уровень ХГЧ при пузырном заносе, который не демонстрирует тенденции к постепенному понижению, может стать сигналом распространения опухоли на другие органы.
Лечение

Современная медицина использует различные методы лечения пузырного заноса. При доброкачественной форме развития опухоли производят удаление яйцеклетки при помощи вакуум аспирации. Такой метод, в первую очередь, актуален для женщин, которые планируют в дальнейшем рождение ребенка.
Хирургическое удаление
Зачастую при заболевании происходит самопроизвольное изгнание заноса из матки. Но в этом случае вакуум аспирация проводится для полного очищения ее полости. Удалить опухоль без хирургического вмешательства невозможно. В редких случаях выскабливание может оказаться неполным. О том, что в матке остались патологические наросты, будут свидетельствовать результаты анализа уровня ХГЧ, которые будет продолжать оставаться высокими. В этом случае проводят повторное .
Перед проведением вакуум аспирации женщине вводят Окситоцин, который улучшает сокращение матки. Необходимо выскабливание тела органа для полного удаления пузырьков с жидкостью. Его производят через расширение цервикального канала. Извлеченный материал отправляют на исследование, чтобы исключить вероятность злокачественного перерождения клеток.
Вакуумная аспирация является более щадящим методом удаления плодного яйца, чем традиционный аборт. Риски повреждения стенок органа, занесения инфекции или возникновения кровотечения минимальны.
В иссечении кист на яичниках нет особой необходимости, поскольку после удаления пузырного заноса они рассасываются самостоятельно. В течение нескольких дней пациентке назначают препараты для усиления сокращения матки, антибиотики, холод на низ живота. Женщинам с отрицательным резусом, особенно при частичном пузырном заносе, назначают иммуноглобулин.
Лечение после выскабливания должно быть направлено на устранение симптомов, сопутствующих заболеванию, которые представляют опасность для самочувствия. Это сбои в работе щитовидной железы, анемия, преэкламсия.
Насколько вероятен рецидив пузырного заноса?
При правильно проведенном лечении риск повторения патологии очень невысок и составляет не более 1 %.
Если заболевание сопровождается обильными маточными кровотечениями, увеличением матки до размеров 20-недельной беременности, женщине может быть рекомендована лапаротомия с . Яичники при этом сохраняют.
Лечение после удаления
После удаления заноса наступает второй этап терапии, главная задача которого заключается в наблюдении за показателями уровня ХГЧ женщины. Ранее считалось, что все пациентки, перенесшие данную патологию, в обязательном порядке должны пройти химиотерапию. Сегодня последняя производится в тех случаях, когда у пациентки сохраняется высокая степень риска развития хориокарциномы.
Примерно через четыре недели после выскабливания должны пройти месячные (при условии, что менструальный цикл составляет 28 дней). В большинстве случаев они ничем не отличаются от обычной менструации.
Если нет месячных после чистки в течение более семи недель, женщина должна обратиться за медицинской помощью. Отсутствие менструации указывает на нарушения в организме и не должно игнорироваться. Это могут быть воспалительные процессы, различные инфекционные заболевания, сбои гормонального фона.
Одним из редких, и в то же время тяжелых осложнений беременности считается частичный пузырный занос. Это состояние характеризуется аномальным течением беременности, при котором плод останавливается в развитии, а ворсины хориона превращаются в пузырьки, заполненные жидкостью.
Пузырный занос, являясь одной из наиболее распространенных форм трофобластической болезни, встречается с частотой 1 случай на 1000-1500 беременностей, и подразделяется на полный и неполный, или частичный. В первом случае эмбриональные ткани полностью отсутствуют, в то время как при неполном пузырном заносе имеются отдельные части эмбриона.
Что собой представляет частичный пузырный занос?
Уже спустя пять суток после встречи со сперматозоидом оплодотворенная яйцеклетка готова к имплантации в стенку матки для дальнейшего роста и развития. Для внедрения в стенку матки и надежного в ней закрепления плодное яйцо имеет зародышевую оболочку - хорион, у которого есть ворсинки, прорастающие в толщу эндометрия с последующим слиянием с кровеносными сосудами. Хорион в первом триместре кровоснабжает плодное яйцо, как и плацента в последующем. В случае развития пузырного заноса вместо трансформации хориона в плаценту, его ворсинки превращаются в пузырьки, заполненные жидкостью. При этом развивается отек стромы ворсин, количество пузырьков увеличивается, они сливаются между собой, напоминая внешне при ультразвуковом сканировании виноградную гроздь. Желтоватая жидкость в пузырьках включает большое количество ХГЧ (хорионического гонадотропина человека), уровень которого при частичном пузырном заносе у женщины повышен в десятки раз.
Из-за сдавления ворсин за счет отека происходит нарушение кровоснабжения плодного яйца, в результате чего эмбрион не получает питание, следовательно, лишен возможности полноценно расти, и погибает на ранних сроках гестации, примерно на 10 неделе.
Аномальная разрастающаяся ткань хориона (хорионаденома) иногда проникает вглубь матки, внедряясь в ее мышечный слой, а также может прорастать в брюшную полость, провоцируя развитие массивного кровотечения – речь идет об инвазивном, деструирующем пузырном заносе. При пузырном заносе также возможно злокачественное перерождение хорионаденомы.
Почему развивается частичный пузырный занос?
В норме плодное яйцо несет в себе по 23 женских и отцовских хромосом, то есть, всего 46, в то время как при полном пузырном заносе в оплодотворенной яйцеклетке содержится дублированный набор мужских генов при полном отсутствии женского генетического материала. В случае неполного пузырного заноса плодное яйцо может иметь продублированный набор хромосом папы – 46, и набор хромосом мамы – 23, что в сумме составляет 69 хромосом. Данное явление чаще всего встречается, когда два сперматозоида попадают в одну яйцеклетку.
К предрасполагающим факторам по развитию пузырного заноса относятся:
- Гормональные нарушения: тиреотоксикоз, а также снижение уровня эстрогенов в крови (гипоэстрогения)
- Осложненный акушерский анамнез (наличие многократных родов, медицинских абортов, привычного невынашивания, внематочной беременности)
- Ослабленный иммунитет
- Возраст младше 16 и старше 35 лет
Как заподозрить частичный пузырный занос?
Клиника при частичном пузырном заносе весьма отдаленно напоминает нормально протекающую беременность, поэтому данная патология может быть диагностирована на ранней стадии. Первоочередным симптомом является выраженный токсикоз, который характеризуется сильной тошнотой и многократной рвотой, при этом наблюдается не снижение, а наоборот, повышение артериального давления у беременной. Кроме того, при наличии неполного пузырного заноса наблюдается стремительный рост матки, не отвечающий сроку гестации. При положительном тесте на беременность женщина отмечает наличие кровянистых выделений из половых путей, которые могут содержать ткань заноса в виде мелких пузырьков, с последующим развитием на этом фоне анемии средней и тяжелой степени. Как при полном, так и при частичном пузырном заносе сердцебиение плода не прослушивается, отсутствует его двигательная активность.
ВАЖНО! Кровотечение из влагалища, неукротимая рвота, а также отсутствие шевелений плода в положенный срок являются основными клиническими признаками пузырного заноса, при появлении которых следует немедленно обратиться за помощью к врачу.
Как лечить частичный пузырный занос?
Диагноз пузырного заноса подтверждается как серологически (повышение уровня ХГЧ в несколько десятков раз), так и при ультразвуковом исследовании матки («виноградная гроздь», картина «снежной бури», отсутствие тонов сердца, частей плода). Чем раньше установлен диагноз, тем благоприятней прогноз заболевания.
Ввиду того, что при пузырном заносе эмбрион обречен на гибель, лечение заключается в удалении из тела матки плодного яйца и аномальных тканей хориона. На ранних сроках беременности удаление трофобластных тканей производится путем вакуум-аспирации содержимого полости матки, в то время как на более поздних сроках может потребоваться проведение кюретажа матки.
Как часто женщины с нетерпением ждут тех заветных двух полосочек на тесте, которые перевернут их жизнь с ног на голову! Но, к сожалению, радость от наступления беременности не всегда длится столько, сколько хотелось бы. Существует огромное количество патологий, в результате которых этот процесс необходимо прервать. О выкидыше и знают многие. Но помимо них есть еще одно отклонение, в результате которого насладиться материнством женщине не удается. Это так называемый пузырный занос. Итак, что же это за патология и почему она возникает? Разберем данный вопрос подробнее.
Что происходит при заболевании?
Пузырный занос - это болезнь хориона, во время которой происходит превращение его ворсинок в образования из пузырьков, величина которых может достигать размеров крупной ягоды винограда и даже больше. Связаны они между собой серыми древовидными стволами, содержащими прозрачную жидкость с альбумином или муцином.
По статистике, пузырный занос встречается у одной беременной из ста. Исход у заболевания практически всегда один - либо самостоятельная гибель плода с его последующим изгнанием из полости матки, либо искусственное прерывание беременности. Рождение ребенка, тем более здорового, при данной патологии возможно, но это скорее исключение из правил, которое имеет 1 шанс из миллиона.
Причины болезни
Точного фактора, который провоцирует развитие недуга, не выявлено до сих пор. Раньше считалось, что пузырный занос при беременности является следствием таких патологий, как сифилис, анемия, хлороз, нефрит и прочее. Но в последнее время мнение врачей существенно изменилось. Специалисты поделились на два лагеря.
Первые заверяют, что пузырный занос возникает в результате воспалений маточной стенки, а сам процесс перерождения ворсинок хориона в пузырьки - это уже вторичное явление. У этой теории даже есть научные доказательства. Например, у женщины, которая беременеет от разных мужчин, данная патология возникает во время каждого зачатия. При этом у ученых есть предположения, что поражена может быть не вся слизистая оболочка матки, а только ее часть. В доказательство этой догадки приводится пример, когда во время двуяйцевой беременности произошло перерождение только одного плодной яйца, другое же осталось здоровым и не подверглось заболеванию.

Второй лагерь докторов и ученых считает, что причинами патологии являются следующие: первичное заболевание яйца, которое возникает еще на стадии его нахождения в яичнике, и вторичные нарушения его развития уже за переделами яйцеклетки. При этом подтверждением их теории является то, что во время болезни очень часто встречаются случаи, когда происходит мелкозернистое перерождение обоих яичников. Тогда такие образования будут определяться как колбасовидная или шаровидная опухоль, имеющая бугристую поверхность.
Еще одной причиной, которая может вызывать болезнь пузырный занос, считается наличие у плода набора хромосом отца, в то время как от матери они имеются в недостаточном количестве либо вообще отсутствуют. Такая патология возникает тогда, когда происходит одновременное оплодотворение одной яйцеклетки двумя сперматозоидами.

Несколько видов заболевания
Простой пузырный занос проявляется в первые три месяца беременности. Причиной развития отклонения является наличие в оплодотворенной яйцеклетке только отцовских хромосом. При этом материнские отсутствуют полностью. Дублирование отцовских хромосом приводит к тому, что формирование эмбриона не происходит, плаценты и оплодотворенного пузыря нет. Выявить полный пузырный занос можно методом проведения УЗИ. Во время процедуры будет видно, что размеры матки существенно отличаются от предполагаемого срока беременности (они увеличены). Также может наблюдаться образование злокачественной опухоли и появление метастаз.
Частичный пузырный занос характеризуется наличием в оплодотворенной яйцеклетке одного набора материнских хромосом и двух отцовских. Такие ситуации бывают в тех случаях, когда происходит осеменение одной яйцеклетки двумя сперматозоидами. Также это может случиться при дублировании отцовских хромосом. Данный вид пузырного заноса развивается после 12 недель беременности. При этом происходит формирование плацентарной структуры кистообразного характера и плацентарной ткани.
Также существует инвазивная форма заболевания, при которой ворсины прорастают в самую глубь миометрия, разрушая при этом все ткани. Эта патология может сопровождаться появлением кровотечения.

развития заболевания
Чаще всего пузырный занос возникает при:
- повторных беременностях;
- наличии множества абортов;
- иммунодефиците;
- внематочной беременности;
- нехватке витамина А и животных жиров в пище;
- тиреотоксикозе (заболевание щитовидной железы);
- ранней (до 18 лет) или поздней беременности (после 40 лет);
- близкородственных интимных отношениях.
Пузырный занос: симптомы
Самым очевидным признаком наличия заболевания является появления выделений из половых путей темно-красного цвета с примесью отторгнутых пузырьков заноса. Они не очень обильные и нерегулярные. Но при обнаружении данного отклонения требуется срочная госпитализация беременной, так как есть риск летального исхода. Если в толщу миометрия произошло глубокое произрастание элементов пузырного заноса, то возможно внутрибрюшное кровотечение.
О наличии патологи может свидетельствовать и отсутствие самых простых симптомов беременности: которое невозможно прослушать даже при помощи УЗИ, его движения, а также прощупывание частей ребенка. При всем этом тест на беременность показывает положительный результат, но концентрация ХГЧ превышает положенную сроку норму. В такой ситуации вполне очевиден пузырный занос.

Признаки, которые могут также свидетельствовать о патологии:
- токсикоз, сопровождающийся рвотой;
- нарастание печеночной недостаточности;
- обильное слюноотделение;
- потеря веса;
- симптомы экламасии и гестоза в первом триместре;
- белок в моче;
- отечность;
- боли в животе;
- головные боли;
- повышение артериального давления;
- слабость.
Также пузырный занос, симптомы которого, как уже говорилось, могут проявляться как в первом, так и во втором семестре, характеризуется активным увеличением размеров матки. Как правило, они значительно превышают норму для установленного срока.
Пузырный занос: последствия
Главным осложнением заболевания является развитие хорионкарциномы. Это злокачественной формы, которая характеризуется прорастанием патологических тканей в матку, печень, легкие и головной мозг. А это уже ведет к летальному исходу.
Стадий гестационных опухолей несколько:
- сам пузырный занос, характеризующийся наличием злокачественности в пределах матки;
- так называемая ложа плаценты - локализация опухоли в мышцах органа и в месте прикрепления плаценты;
- неметастатическая опухоль - прорастание в матку подобных ей тканей родов или пузырного заноса;
- метастатические опухоли с хорошим прогнозом - злокачественное образование не покидает полость матки (положительный исход заболевания возможен, если последняя беременность была меньше 4-х месяцев назад, нет метастаз в головном мозге и печени, у пациента отсутствовала химиотерапия, уровень бета-ХГ не превышает нормы);
- метастатические опухоли с плохим прогнозом - рак распространяется за пределы матки на другие органы.
Помимо данной патологии пузырный занос имеет еще несколько негативных последствий. Например:

Диагностика заболевания. Методы
Обнаружение патологии на ранних стадиях без проведения УЗИ практически невозможно. Ведь появление тошноты, усталости и многих других признаков недуга характерно и для нормально протекающей беременности. Как правило, о пузырном заносе женщина узнает либо во время плановой процедуры УЗИ, либо только после появления кровотечения или отсутствия движений плода в положенные сроки.
Методы диагностики заболевания:
- гинекологическое исследование, во время которого врач может нащупать плотноэластичную консистенцию матки и определить увеличение ее размеров;
- УЗИ - показывает наличие кист яичников и гомогенной мелкозернистой ткани;
- фонокардиография - прослушивает сердцебиение плода, которого при заболевании нет;
- исследования хорионичекого гонадотропина (в редких случаях проводится анализ определения коагулограммы и креатинина, а также берутся пробы печени);
- гистероскопия;
- биопсия;
- диагностическая лапароскопия;
- рентген брюшной полости и грудной клетки, ЯМРТ мозга - проводятся с целью исключения отсевов пузырного заноса;
- лапароскопическая эхография.
Анализы, необходимые для выявления патологии:
- биохимия крови;
- общие анализы мочи и крови.
Пациентке, у которой было диагностировано заболевание, необходимо получить консультацию онколога, хирурга, эндокринолога и нефролога.
Решение проблемы
После того как диагноз "пузырный занос", лечение которого направлено на удаление новообразования из полости матки, подтвердится, женщину направляют в стационар. Если заболевание не имеет осложнений и срок беременности не превышает 12 недель, то проводят процедуру выскабливания. Для этого выполняют растяжение шейки, что обеспечивает лучший доступ к ее полости, и при помощи кюретки (специального инструмента) производят удаление всего маточного содержимого.
Вакуум-аспирацию применяют даже в тех случаях, когда матка имеет размер, соответствующий 20 неделям беременности. Заключается данная процедура в отсасывании содержимого полости с помощью специального оборудования. Нередко она выполняется вместе с выскабливанием.
При увеличении объема матки до размеров, которые соответствуют 24 неделям беременности, выполняют Также показаниями к проведению операции служат истончение ее стенок, перфорация пузырном заносом и наличие метастаз в легких или влагалище. При этом яичники удалению не подвергаются.
После извлечения пузырного заноса из полости матки его ткани направляются на гистологическое исследование для исключения хорионэпителиомы. Если данная процедура показала злокачественность образования, уровень ХГЧ после пузырного заноса имеет тенденцию к повышению, а в легких обнаруживаются очаги метастатического происхождения, то пациентке назначается химиотерапия.
Для лечения патологии применяют средства "Метотрексат" и "Дактиномицин" либо препарат, сочетающий эти два лекарства - "Лейковорин". Основное направление действия этих медикаментов - уничтожить раковые клетки. Прием данных лекарственных препаратов назначается до тех пор, пока не нормализуется уровень ХГЧ и менструальный цикл, не исчезнут патологические очаги в легких и матке. После избавления от этих симптомов пациентке назначается еще несколько профилактических курсов химиотерапии теми же лекарствами.

В некоторых случаях может понадобиться проведение лучевой терапии в виде рентгеновских и других видов излучения. Проводится она как снаружи, при помощи аппаратов, так и изнутри. В последнем случае применяют так называемые радиоизотопы, которые продуцируют излучение на область, где располагаются злокачественные клетки, при помощи тонких пластиковых трубок.
Наблюдение за пациенткой после лечения
Приблизительно на протяжении двух лет после операции женщина находится под тщательным контролем врача-онколога. В это время она проходит следующие процедуры:
- Контроль над уровнем ХГЧ каждую неделю на протяжении 1-2 месяцев до того момента, пока результат не будет отрицательным 3 раза подряд. После этого данный анализ проводится, но уже значительно реже.
- выполняют с периодичностью раз в месяц до нормализации уровня ХГЧ.
- Через 14 дней после проведения операции по удалению пузырного заноса делают УЗИ органов малого таза. Затем процедура выполняется каждый месяц до отрицательных показателей уровня ХГЧ.
Возможна ли беременность после заболевания?
Пузырный занос, последствия которого могут быть очень плачевным, не является болезнью, приводящей к полному бесплодию. Но стоит учесть, что на протяжении всего времени наблюдения пациентки у онколога ей не рекомендуется беременеть. Основным методом контрацепции в это время является прием гормональных препаратов. Обусловлено это их положительным воздействием на регуляцию функции яичников, нарушенной в результате заболевания.
Планировать следующую беременность необходимо не раньше чем через 2 года после проведения операции. Особенно это актуально, если пациентка проходила курс химиотерапии. После наступления зачатия женщина должна находиться под пристальным контролем медицинского персонала, так как велика вероятность осложнения течения беременности и родов.
Пациентке, перенесшей пузырный занос и желающей забеременеть вновь, не стоит настраивать себя на худший исход и невозможность иметь детей. Благодаря современной медицине радость материнства после преодоления этого заболевания испытывают почти 70% дам.
Может ли недуг вернуться?
Как правило, рецидив болезни проявляется в виде злокачественного образования в поджелудочной железе, легких и других органах и тканях.